この記事を読むとわかること
- 大腸がんはいま日本でどれくらい多いのか(最新の罹患・死亡データ)
- 見逃してはいけない初期症状と、痔との見分け方
- 2024年に19年ぶりに改訂された検診ガイドラインのポイント
- 便潜血検査と大腸カメラ、それぞれの役割と「いつ受けるべきか」
- 内視鏡治療・手術・薬物療法・放射線治療の違い
はじめに ── 大腸がんは「日本人女性のがん死亡原因 第1位」
こんにちは。卒後20年の消化器内科医・ハシビローです。
大腸がんは、いま日本でもっとも罹患数が多いがんです。国立がん研究センターのまとめによると、日本では年間15万人以上が大腸がんと診断され、年間5万人以上が大腸がんで亡くなっています(参考: 国立がん研究センター「大腸がんファクトシート 2024」)。
特にショッキングな事実として、女性のがん死亡原因の第1位は大腸がんです。男性でも肺がんに次いで第2位となっており、男女合わせると非常に大きな健康課題となっています。
それでも、私が日々の外来で痛感するのは、「大腸がんは早く見つかれば治せる病気」だということです。本記事では、消化器内科医として大腸内視鏡検査や治療に長年携わってきた立場から、皆さんに知っておいてほしい大腸がんのポイントを、最新のガイドラインに沿ってわかりやすく整理します。
大腸がんとは ── どこに、どうやってできる病気か
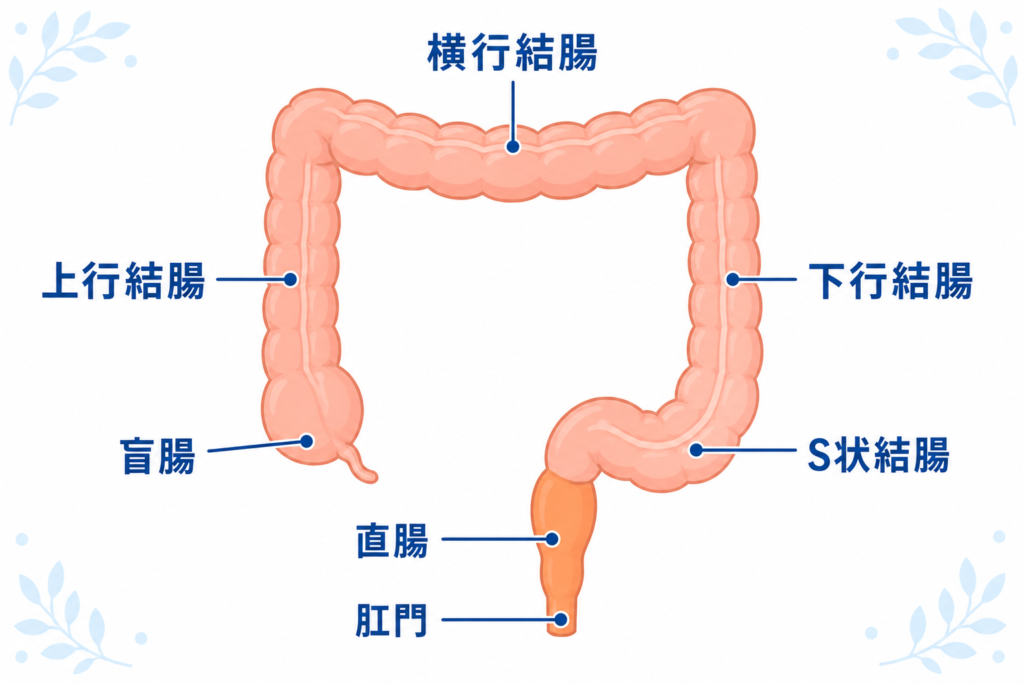
大腸の構造と「がんができる場所」
大腸は、小腸から続く長さ約1.5〜2メートルの管状の臓器で、盲腸→上行結腸→横行結腸→下行結腸→S状結腸→直腸と続きます。
大腸の壁は、バウムクーヘンのような層構造になっており、内側から「粘膜」「粘膜下層」「固有筋層」「漿膜下層」「漿膜」と並んでいます。大腸がんは、このうち最も内側の粘膜の細胞から発生します。
結腸がんと直腸がんの違い
「大腸がん」は、結腸にできるがん(結腸がん)と直腸にできるがん(直腸がん)の総称です。
- 結腸がん: 盲腸からS状結腸までに発生したがん
- 直腸がん: 大腸の最後の部分(肛門に近い15cm程度)に発生したがん
直腸がんは肛門に近いため、進行すると排便機能や術後のQOL(生活の質)に直結します。場合によっては人工肛門が必要になることもあるため、結腸がんとは別の戦略で治療法を考えます。
多くの大腸がんは「腺腫」というポリープから育つ
大腸がんの多くは、**腺腫(せんしゅ)**と呼ばれる良性のポリープが、何年もかけてゆっくりとがんに変化していきます(adenoma-carcinoma sequence)。これは消化器がんの中でも比較的よく研究されているメカニズムで、ポリープの段階で見つけて切除すれば、大腸がんの発生そのものを防げるというのが、検診と内視鏡治療の最大のメリットです。
最新統計でみる「日本の大腸がん」

罹患数・死亡数(2025年時点で公表されている最新値)
国立がん研究センター「大腸がんファクトシート 2024」によれば、
- 罹患数: 年間15万人以上(全がん罹患の約15.6%、最も多いがん)
- 死亡数: 年間5万3千人以上(全がん死亡の約13.8%、肺がんに次いで第2位)
- 生涯で大腸がんと診断される確率: 男性10.3%、女性8.1%
- 生涯で大腸がんで死亡する確率: 男性3.1%、女性2.7%
(出典: 国立がん研究センター「大腸がんファクトシート 2024」 https://www.ncc.go.jp/jp/icc/crcfactsheet/index.html )
増え続ける大腸がん
同ファクトシートでは、数理モデルによる将来推計として、2035〜2039年には罹患数が年間約21万人に達すると予測されています。高齢化に加え、食生活の欧米化、運動不足、肥満、喫煙、過度の飲酒といった生活習慣の変化が背景にあると考えられています。
大腸がんの原因とリスク要因

「確実」とされているリスク要因
国立がん研究センターがん対策研究所「科学的根拠に基づくがんリスク評価とがん予防ガイドライン提言に関する研究」では、日本人における大腸がんのリスク要因を、エビデンスの強さ順に「確実」「ほぼ確実」「可能性あり」「データ不十分」と評価しています。同ファクトシートで**「確実」**とされているのは以下の2つです。
- 喫煙: 1日40本以上の喫煙で罹患リスクが約40%増えるとする国際的メタ解析の結果が報告されている
- 飲酒: アセトアルデヒドや活性酸素の発がん性が示唆されている
「ほぼ確実」「可能性あり」とされているもの
- 肥満(ほぼ確実)
- 高身長(ほぼ確実)
- 加工肉・赤肉(国際的には「リスクあり」と評価されているが、日本人での科学的エビデンスは限定的)
遺伝的要因
血縁者に大腸がんになった人が複数いる場合、遺伝的素因によって発症リスクが高くなることが知られています。特に、
- リンチ症候群(遺伝性非ポリポーシス性大腸がん)
- 家族性大腸腺腫症(FAP)
といった遺伝性疾患が知られており、これらに該当する場合は、一般の方よりも早い年齢から、より頻回に大腸内視鏡を受けることが推奨されます。
年齢
罹患の危険性は40歳代から明確に上昇し、50歳を過ぎると急激に増加します。これが、日本の大腸がん検診が40歳から開始される根拠となっています。
ただし近年は、**50歳未満で発症する「若年性大腸がん」**が世界的に増えていることが報告され、注目されています。詳しくは別記事若い世代の大腸がんが増加中──消化器内科医が最新研究をわかりやすく解説で解説しています。
また、2024年にはNature誌に**「日本人の大腸がんの約半数に大腸菌由来のコリバクチンの痕跡がある」**という衝撃的な報告も発表されました。こちらは別記事1年前の今日、Natureに発表された衝撃 ── 日本人大腸がんの5割に潜む『コリバクチン』とは?で詳しく解説しています。
【消化器内科医の視点】 「家族に大腸がんの人はいませんか?」と外来で必ず聞くようにしています。一親等(親・兄弟姉妹)に大腸がんの人がいる場合、ご本人のリスクは一般の方より高いと考え、便潜血検査だけに頼らず、一度は大腸内視鏡で「自分の大腸はどうなっているのか」を確認しておくことをお勧めしています。
注意すべき大腸がんの症状

大腸がんは、早期には自覚症状がほとんどないのが特徴です。症状が出てから受診したのでは、すでに進行していることも少なくありません。それでも、以下のような変化に気づいたときは、必ず受診してください。
1. 血便・便潜血(便に血が混じる)
便に鮮やかな赤色や暗赤色の血が混じる、便器の水が赤くなる──これは大腸がんを疑う重要なサインです。
ただし、痔でも血便は出ます。「痔だから様子を見ていた」が、実は大腸がんだったという症例は、消化器内科医として残念ながら時々経験します。「いつもの痔と違う」と感じたら、自己判断せずに受診してください。
2. 排便習慣の変化
- 便秘と下痢を繰り返す
- 便が細くなった(鉛筆のように細い)
- 残便感が続く
これらは、大腸の中で腫瘍が便の通り道を狭くしているために起こる症状です。なお、慢性的な下痢や便秘そのものについては、別記事下痢の原因と対処法、便秘の悩みを解消!原因と対策を専門医が徹底解説!もあわせてご参照ください。「いつもの便通異常」と思っていたものが、実は重大な病気のサインだった、というケースもあります。
3. 腹痛・お腹の張り
特に持続する腹痛や、ガスが抜けにくい張り感は要注意です。進行した大腸がんでは、腸閉塞(イレウス)を起こして救急搬送されることもあります。
4. 説明のつかない体重減少
ダイエットをしていないのに数か月で体重が減る、食欲がなくなった、なんとなくだるいといった**「全身のサイン」**も、進行がんでは現れます。
5. 貧血(健診で指摘される鉄欠乏性貧血)
特に右側の大腸(盲腸〜上行結腸)のがんは、便と混ざってしまうため肉眼で血便と気づきにくく、**「健診で貧血を指摘されて精査したら大腸がんが見つかった」**というパターンがあります。鉄欠乏性貧血を指摘された方、特に閉経後の女性は、消化管からの慢性出血を念頭に検査を受けることをお勧めします。
大腸がん検診 ── 2024年に19年ぶりにガイドラインが改訂

国が推奨する大腸がん検診: 便潜血検査(免疫法)
日本では現在、**40歳以上の男女を対象に、年1回の便潜血検査(免疫法)**が、市町村の対策型検診として実施されています(出典: 国立がん研究センター「大腸がん検診について」 https://ganjoho.jp/public/pre_scr/screening/colon.html )。
便潜血検査は、便のごく一部を採取して、肉眼では見えない微量の出血を検出する検査です。簡便で安価、そして毎年受け続けることで大腸がんによる死亡率を下げる効果が科学的に確認されている、いわば「コストパフォーマンス最強」の検査です。
2024年11月: 19年ぶりに大腸がん検診ガイドラインが改訂
2024年11月、国立がん研究センターがん対策研究所から、「有効性評価に基づく大腸がん検診ガイドライン」が19年ぶりに改訂版として発表されました。
(https://canscreen.ncc.go.jp/guideline/colon_guideline2024.pdf)
主なポイントは以下の3つです。
- 対策型検診の終了年齢の目安: 74歳が妥当
- 検診間隔: 毎年が原則だが、2年間隔も可能と明記
- 採便回数: 従来の2回法に加え、1回法も認められる
便潜血検査(免疫法)の推奨グレードはA(対策型検診として実施を勧める)、全大腸内視鏡検査(大腸カメラ)の推奨グレードは**C(対策型検診としては実施しないことを推奨)**で、これは据え置かれました(出典: 国立がん研究センターがん対策研究所 2024年11月27日発表)。
【消化器内科医からひと言】 「検診としての推奨グレードがCだから、大腸カメラはダメな検査」というわけではありません。便潜血検査が集団全体の死亡率を下げるための一次スクリーニングとして優れているという意味であり、症状がある方や便潜血陽性の方、リスクの高い方には、大腸カメラがむしろ第一選択です。
便潜血検査が陽性だったら──「痔のせい」と決めつけない
便潜血検査で陽性になった場合は、必ず大腸内視鏡検査(精密検査)を受けてください。
「痔があるから」「以前も陽性だったが何ともなかったから」と言って精密検査を受けない方が、外来でも非常に多いのが実情です。しかし、便潜血検査は痔の出血と大腸がんの出血を区別できません。便潜血陽性の方の中から、実際に大腸がんが見つかる割合は約3%(33人に1人)とされており(厚生労働省 令和6年度「地域保健・健康増進事業報告」)、決して低くない数字です。
「もう一度便潜血検査を受け直す」では精密検査の代わりにはなりません。陽性が出たら大腸カメラ、これが鉄則です。
大腸内視鏡検査(大腸カメラ)とは
大腸内視鏡検査は、肛門から内視鏡を挿入し、直腸から盲腸まで大腸全体を観察する検査です。
- 前処置: 検査前に1.5〜2リットルの腸管洗浄液(下剤)を飲み、便を完全に排出する
- 観察: 内視鏡で大腸全体をくまなく観察
- 生検・切除: がんが疑われる病変があればその場で組織を採取し、小さなポリープであればその場で切除可能
長所: ポリープを「見つけて取る」ことが同時にできる、感度・特異度ともに高い 短所: 前処置に時間がかかる、検査中の痛みや張り感、ごくまれに出血や腸穿孔(腸に穴が開く)などの偶発症がある、専門医による手技が必要
「大腸カメラは痛い?」「下剤がつらそう」「入院は必要?」など、検査そのものへの疑問については、別記事便潜血陽性で怖い?大腸カメラの痛くない受け方と下剤の選び方を消化器内科医が解説でくわしく解説しています。
大腸内視鏡検査後のサーベイランス間隔
ポリープを切除した後、「次はいつ大腸カメラを受ければよいか」については、日本消化器内視鏡学会から**「大腸内視鏡スクリーニングとサーベイランスガイドライン」(2020年)**が公開されています(出典: J-STAGE https://www.jstage.jst.go.jp/article/gee/62/8/62_1519/_article/-char/ja/ )。
このガイドラインは、ポリープの数・大きさ・組織型(腺腫か、鋸歯状病変かなど)によってリスクを層別化し、推奨される次回検査の間隔を提示しています。実際の間隔は患者さんごとに異なりますので、検査を受けた医療機関で必ず確認してください。
大腸がんの治療
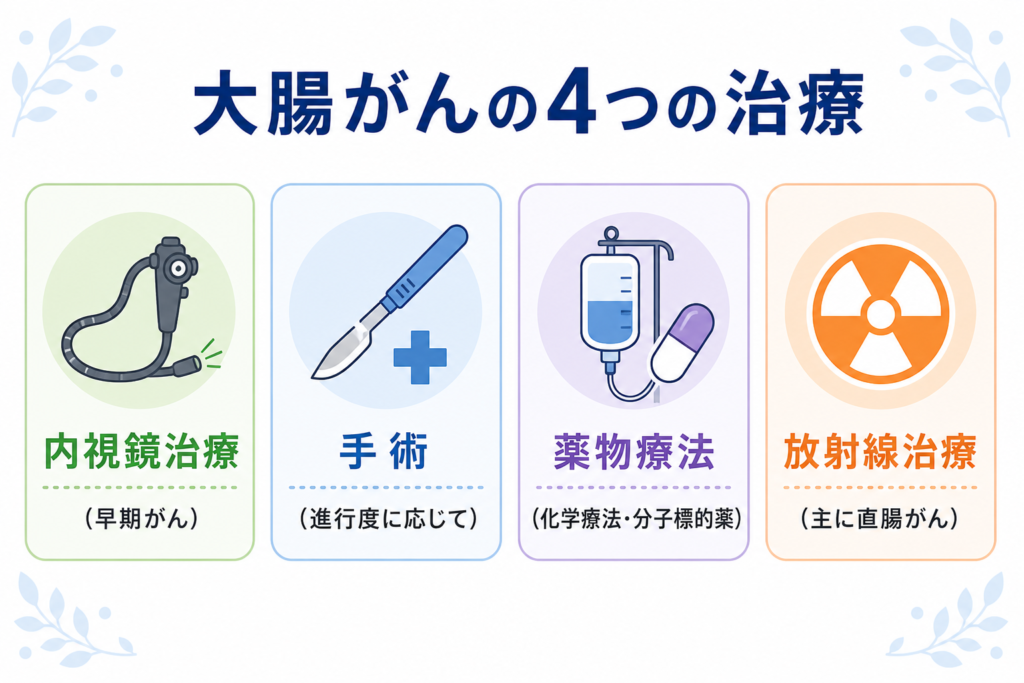
大腸がんの治療法は、進行度(ステージ)とがんの場所によって決まります。日本では、**大腸癌研究会「大腸癌治療ガイドライン」**が広く参照されています。
1. 内視鏡治療(早期がん)
がんが粘膜内、または粘膜下層への浸潤がごく浅い段階(ステージ0〜一部のI)であれば、大腸カメラを使った内視鏡治療のみで根治できることがあります。
- EMR(内視鏡的粘膜切除術): 比較的小さな病変
- ESD(内視鏡的粘膜下層剝離術): 大きな病変も一括切除可能
お腹を切らずに済むため、入院期間も短く、社会復帰も早いのが大きな利点です。**「早期発見ができれば手術や抗がん剤を回避できる」**というのが、検診の最大の意義といえます。
2. 外科手術
進行度に応じて、がんのある腸管とその周囲のリンパ節を切除します。最近は腹腔鏡下手術やロボット支援下手術が広く行われており、傷が小さく、回復が早くなっています。
直腸がんで肛門のすぐ近くに発生したものでは、肛門を残せず**人工肛門(ストーマ)**が必要になることがあります。
3. 薬物療法(化学療法・分子標的治療)
手術後の再発予防(術後補助化学療法)や、進行・再発がんに対して使われます。近年は、
- 分子標的薬(抗EGFR抗体、抗VEGF抗体など)
- 免疫チェックポイント阻害薬(MSI-high腫瘍などに対して)
といった「がんの遺伝子・分子的な特徴に応じた治療」が進歩しており、選択肢が大きく増えています。
4. 放射線治療
主に直腸がんで、術前・術後の局所制御や、肛門温存を目指す目的で使われます。海外では「全直腸間膜切除術(TME)+術前化学放射線療法」が標準的な選択肢のひとつです。
大腸がんを予防するためにできること

国立がん研究センター「日本人のためのがん予防法」では、生活習慣の改善ががん全般の予防に有効とされています。大腸がんに関係するものを中心に整理します。
食事
- 野菜・果物・全粒穀物・食物繊維を意識して取り入れる
- 加工肉・赤肉の食べ過ぎに注意する
- 適切なエネルギー量で、肥満を予防する
運動
定期的な身体活動は、大腸がんのリスクを下げる方向に働くと考えられています。「少し息が弾む程度の運動を週に数回」を目安に、生活に取り入れてみてください。
禁煙・節酒
喫煙と過度の飲酒は、前述の通り日本人における大腸がんの**「確実」**なリスク因子です。これらを減らすことは、大腸がんに限らず、生活習慣病全般の予防につながります。
そして「定期検診」
どれだけ生活習慣に気をつけても、大腸がんを完全に防ぐことはできません。40歳になったら、年1回の便潜血検査を受けることを習慣にしてください。さらにリスクの高い方(家族歴がある、症状がある、便潜血陽性歴があるなど)は、消化器内科医による大腸内視鏡検査を一度受けておくことをお勧めします。
食事・運動など、日常生活の中で実践できる予防のポイントは、別記事大腸がん予防のために今日からできることでも解説しています。あわせてどうぞ。
まとめ ── 「症状が出る前」に動くことが命を守る
最後に、本記事のポイントを振り返ります。
- 大腸がんは日本で最も罹患数が多いがんで、女性のがん死亡原因の第1位
- 早期には症状がほとんどないため、定期的な検診が決定的に重要
- 2024年に検診ガイドラインが19年ぶりに改訂され、年齢・間隔・採便回数の目安が整理された
- 40歳以上は年1回の便潜血検査、陽性なら必ず大腸カメラを
- 早期発見できれば内視鏡治療だけで根治可能、手術や抗がん剤を回避できる
「忙しいから」「症状がないから」と検診を後回しにしてしまう気持ちは、外来で患者さんと話していてとてもよくわかります。それでも、大腸がんは**「症状が出る前」に動いた人だけが回避できる病気**です。この記事をきっかけに、ご自身やご家族のがん検診を見直してみてください。
最後までお読みいただき、ありがとうございました。
参考文献・参考サイト(2025年時点で実在を確認)
- 国立がん研究センター「大腸がん検診について」: https://ganjoho.jp/public/pre_scr/screening/colon.html
- 国立がん研究センター「大腸がんファクトシート 2024」: https://www.ncc.go.jp/jp/icc/crcfactsheet/index.html
- 国立がん研究センター がん統計「大腸」: https://ganjoho.jp/reg_stat/statistics/stat/cancer/67_colorectal.html
- 厚生労働省「がん検診」:
https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/0000059490.html - 日本消化器内視鏡学会「大腸内視鏡スクリーニングとサーベイランスガイドライン」(2020): https://www.jstage.jst.go.jp/article/gee/62/8/62_1519/_article/-char/ja/
※本記事は消化器内科医が作成した一般向け情報です。ご自身の症状や治療方針については、必ず主治医にご相談ください。
関連記事
- 便潜血陽性で怖い?大腸カメラの痛くない受け方と下剤の選び方を消化器内科医が解説 ── 検査の流れ・痛み・下剤・入院の有無を解説
- 大腸がん予防のために今日からできること ── 食事・運動など日常で実践できる予防策
- 若い世代の大腸がんが増加中|消化器内科医が最新研究をわかりやすく解説 ── 注目される「若年性大腸がん」
- 1年前の今日、Natureに発表された衝撃 ── 日本人大腸がんの5割に潜む『コリバクチン』とは? ── 大腸がんの最新研究
- 食道がんについて知っておくべきこと ── 消化管のがんシリーズ
- 胃がんの初期症状・原因・予防法 ─ ピロリ菌除菌後も検診が必要な理由 ── 消化管のがんシリーズ
- 下痢の原因と対処法 ── 排便異常を感じたら
- 便秘の悩みを解消!原因と対策を専門医が徹底解説! ── 排便異常を感じたら








コメント