この記事でわかること(先に結論)

- 大腸カメラは「痛い」と感じる人もいますが、柔らかい内視鏡や鎮静剤を使えば、ほとんどの方が楽に受けられます
- 検査自体にかかる時間は15〜30分。多くの場合は日帰りで、入院は不要
- 費用は保険3割負担で観察のみ約6,000円、ポリープを切除した場合は2〜3万円程度
- 大腸がん・大腸ポリープ・潰瘍性大腸炎・クローン病など、多くの病気を一度にチェックできる
- 「痛い」と感じるかは内視鏡の選び方・施設選び・鎮静剤の有無で大きく変わる。この記事で自分に合った受け方を見つけましょう
「大腸カメラは痛いって聞いた」「お尻からカメラなんて恥ずかしいし怖い」「ポリープが見つかったら入院になるの?」――そんな疑問や不安に、消化器内科医の立場からお答えします。対になる検査である胃カメラについては 胃カメラは本当に苦しい?消化器内科医が教える「楽に受けるコツ」と当日の流れ もあわせてご覧ください。
大腸カメラ(大腸内視鏡検査)とは?何がわかるのか
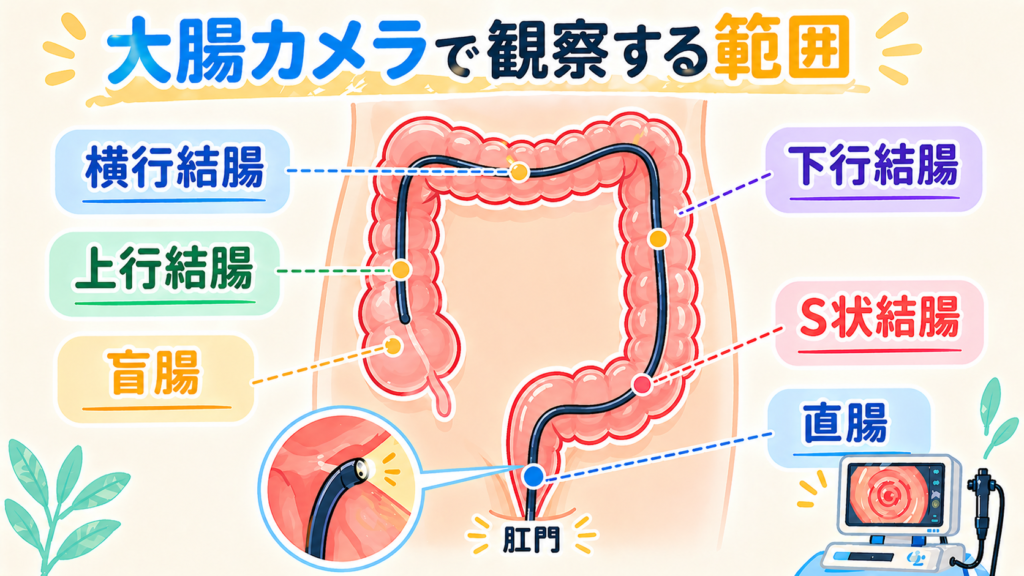
大腸カメラの正式名称と目的
「大腸カメラ」は、医学的には大腸内視鏡検査(または下部消化管内視鏡検査)と呼ばれる検査です。肛門から細いファイバースコープ(内視鏡)を挿入し、直腸・S状結腸・下行結腸・横行結腸・上行結腸・盲腸まで、大腸全体の内側を直接観察します。検査によっては小腸の出口(回盲弁の奥)まで観察します。
便潜血検査やCTコロノグラフィーとの最大の違いは、粘膜の表面をカラー映像でそのまま見られること、そして異常があればその場で組織を採ったり、ポリープを切除したりできることです。
大腸カメラでわかる主な病気
一度の検査で、次のような病気をまとめてチェックできます。
- 大腸がん(早期がんの発見・治療に特に有効)
- 大腸ポリープ(腺腫性ポリープはがん化リスクあり)
- 潰瘍性大腸炎(炎症性腸疾患のひとつ)
- クローン病(炎症性腸疾患のひとつ)
- 虚血性大腸炎
- 感染性腸炎
- 大腸憩室・憩室出血
- 痔(内痔核など、肛門部の所見)
詳しい病気の解説は、以下の関連記事もご覧ください。
- ▶ 若い世代の大腸がんが増加中|消化器内科医が最新研究をわかりやすく解説
- ▶ 大腸がん予防のために今日からできること|消化器内科医が解説
- ▶ 過敏性腸症候群(IBS)とは?症状・原因・治療法を専門医が解説!
観察だけでなく「組織を採って調べる」「その場で治療する」こともできる
大腸カメラの最大の強みは、観察しながらその場で追加の検査や治療ができる点です。
- 生検:気になる病変の一部を小さく摘まみ取り、顕微鏡で調べて確定診断に使います
- 大腸ポリープ切除(ポリペクトミー、EMR):見つかったポリープをその場でスネア(金属の輪)で切除できます
- 色素散布・画像強調観察:青い色素液(インジゴカルミン)で粘膜の凹凸を浮かび上がらせたり、特殊な光(NBI・BLIなど)を当てたりして、平坦な早期がんも見つけやすくします
- 止血処置:大腸憩室出血や潰瘍からの出血に対し、その場でクリップ・電気凝固などで止血できます
「検査と診断と治療が一度の検査で完結する」――これが便潜血検査やCTにはない、大腸カメラならではの価値です。大腸ポリープを切除することは、将来の大腸がんを予防することと直結していると理解しておくと、検査の意義がよりはっきりします。
大腸がんは増えている──なぜ今こそ大腸カメラなのか
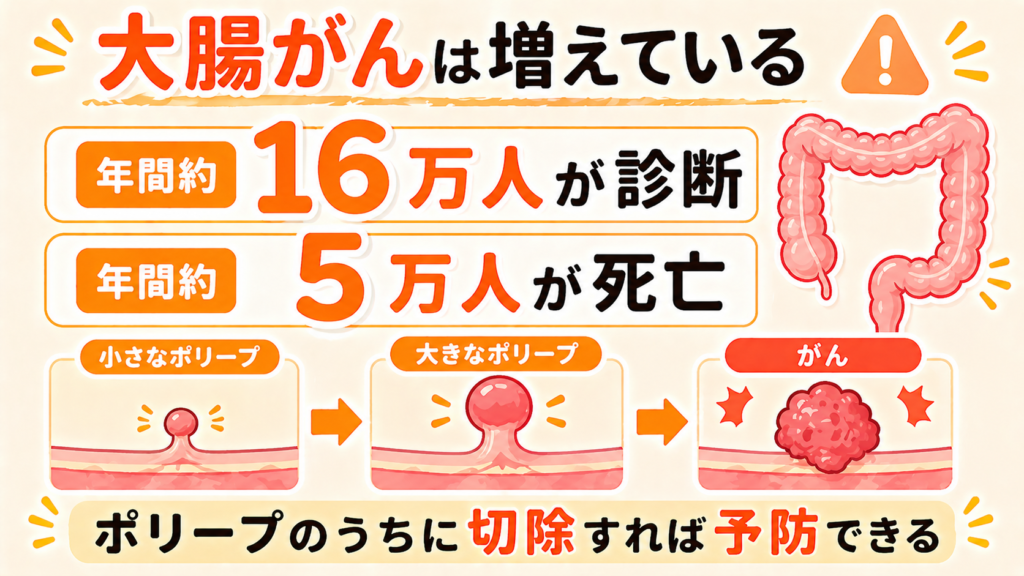
少し脅すような話に聞こえるかもしれませんが、データを見ておきましょう。日本では大腸がんの罹患数・死亡数とも増加傾向が続いており、現在では1年間に約15〜16万人が大腸がんと診断され、約5万人が亡くなっています(国立がん研究センター統計より)。
特に近年注目されているのが、40〜50代の比較的若い世代での大腸がんの増加です。「自分はまだ若いから関係ない」と考えている方ほど、一度は検診を受けておくことをおすすめします(詳しくは 若い世代の大腸がんが増加中 もご覧ください)。
そして大腸がんには、ほかのがんにはない大きな特徴があります。
- 多くの大腸がんはポリープから時間をかけて育つ(数年〜10年以上かかることが多い)
- ポリープの段階で見つけて切除すれば、将来の大腸がんを予防できる
- 早期がんで見つかれば、内視鏡治療だけで治せることも多い
つまり大腸カメラは、「すでにあるがんを見つけるための検査」であると同時に、「これから生じる可能性があったがんを予防するための治療」でもあるわけです。これは胃カメラとは違う、大腸カメラ独自の大きな価値です。
大腸カメラは本当に痛い?「痛さ」の正体と軽減策

「痛い」と感じる本当の理由
大腸カメラに対する不安には、大きく分けて3つの軸があります。
① 前処置(下剤)のつらさ
1〜2リットルの腸管洗浄液を2〜3時間かけて飲み続け、トイレに何度も通う――この前処置は楽ではありません。近年は洗浄液の種類が増え、味も飲みやすくなり、中には錠剤タイプもあります。後ほど詳しく解説します。
② 検査中の痛み・お腹の張り
スコープが大腸の曲がり角を通るとき、特にS状結腸や脾彎曲(左上の角)を曲がるときに、腸が引き伸ばされて痛みやお腹の張りが出ることがあります。痛みの程度は人によって大きく異なり、大腸カメラで「つらい」と感じる最大の要因はここです。
③ 心理的な抵抗・羞恥心
「お尻からカメラ」というだけで強い抵抗を感じる方も多くいらっしゃいます。実際には検査着の下にお尻の部分だけ穴の開いた専用パンツを着用するため、肌の露出は最小限です。スタッフも全員プロですから、過度に身構える必要はありません。
痛みの感じ方には個人差がある
大腸カメラの痛みの強さは、患者さん側の要因にも大きく左右されます。痛みが出やすい傾向があるのは、次のような方です。
- S状結腸が長い人(先天的に長さがまちまちで、長いほどスコープを通すのが難しくなる)
- 過去にお腹の手術歴がある人(特に婦人科手術や帝王切開歴がある女性は、腸の癒着で痛みが出やすい)
- 痩せ型で腹筋が少ない女性(腸の曲がり角の角度がきつく、引き伸ばされやすい)
- 過去の大腸カメラで痛かった記憶がある方(緊張で腹筋がこわばり、悪循環になりやすい)
逆に中肉中背の男性は、S状結腸が短く腹筋もあるため、最も検査がスムーズに進みやすいタイプです。また高度肥満の方は、大腸の屈曲が緩やかなため痛みは訴えにくい傾向がありますが、代わりに大腸が伸びることによるお腹の張り感を感じやすい特徴があります。
痛みを軽くする4つの選択肢
現在の大腸カメラには、痛みを大きく減らすための工夫があります。
- 鎮静剤の使用(ウトウトした状態で検査を受ける)
- 炭酸ガス送気(検査中に注入するガスを空気から炭酸ガスに変える)
- 注水法(空気の代わりに水を注入する)
- 熟練医による軸保持短縮法などの挿入手技
順に解説します。
|
ハシビロー先生(心の声)
「昔の大腸カメラは本当に痛かった」という声を時々聞きます。確かにスコープが太く、空気で腸を膨らませる時代は大変でした。しかしこの10〜20年で、スコープの細径化・挿入技術の確立・炭酸ガス送気・注水法の普及・鎮静剤の一般化が進み、今の大腸カメラは昔とはまったくの別物になっています。一度怖い思いをした方ほど、最新の検査を一度試してみていただきたいところです。 |
鎮静剤・炭酸ガス・注水法・熟練医──苦痛軽減の4本柱

① 鎮静剤(静脈麻酔)
点滴や注射で血管内に鎮静剤(ミダゾラムなど)を入れ、ウトウトした状態で検査を受ける方法です。胃カメラと同様、近年は大腸カメラでも広く使われるようになりました。
メリット
- 痛みや不快感をほぼ感じない
- 検査中の記憶が残らないことが多い(ミダゾラムには健忘作用がある)
- 緊張による腹筋のこわばりが取れ、医師も検査を進めやすい
- 「次から大腸カメラが嫌になる」リスクを大きく減らせる
デメリット・注意点
- 検査後30〜60分の院内休憩が必要
- 当日は自動車・バイク・自転車の運転不可
- 当日中の高所作業や精密作業は避ける
- 呼吸抑制や血圧低下が起こることがあるためモニタリング下での実施が必須
- 効き方には個人差がある(アルコール常飲者・睡眠薬や抗不安薬を常用している方では効きにくい傾向)
- すべての施設で対応しているわけではない
目指すのは「呼びかければ反応できる程度の浅い眠り」(意識下鎮静)ですが、実際には完全に眠ってしまう方もいます。日本消化器内視鏡学会のガイドラインでもこの意識下鎮静が推奨されています。
② 炭酸ガス送気
大腸を観察するためには、腸の中をガスで膨らませる必要があります。従来は空気が使われていましたが、空気は腸から吸収されにくく、検査後にお腹が張った感じが長時間続く原因になっていました。
炭酸ガスは空気の200倍以上のスピードで腸壁から吸収されるため、検査終了後のお腹の張りが大幅に軽減されます。検査中の痛みも空気送気より少ない傾向があり、近年は炭酸ガス送気を採用する施設が増えています。施設選びの際にチェックしてみる価値のあるポイントです。
③ 注水法
最近では、挿入時に炭酸ガスの代わりに水を注入する方法(注水法)も広まってきています。注水法は炭酸ガス送気よりも腸管を膨らませないため、より苦痛が少なく挿入できるのが特徴です。特にS状結腸での痛みを減らしやすく、鎮静剤なしでも比較的楽に受けられる方が増えています。
④ 熟練医による挿入技術
大腸カメラの痛みは、スコープを操作する医師の技術にもかなり左右されます。経験豊富な内視鏡医は、
- 軸保持短縮法(腸を伸ばさずに縮めながら通す技術)
- ガスの量を最小限にする、もしくは水を注入する
- 患者さんの体位変換を上手に使う
といった工夫で、痛みを大幅に減らせます。可能なら日本消化器内視鏡学会の専門医・指導医が在籍する施設を選ぶのも一つの目安になります。
|
ハシビロー先生(心の声)
「鎮静剤を使えばどんな医師でも痛くないのでは?」と思われるかもしれませんが、実は鎮静下でも荒い操作は腸への負担を残します。鎮静剤+丁寧な手技+炭酸ガス(もしくは注水)の組み合わせが、もっとも安全で快適な大腸カメラだと考えています。 |
前処置(下剤)を乗り切るコツ

検査の精度を保つためには、腸の中をきれいにしておく必要があります。腸の中に便が残っていると、その奥に隠れたポリープやがんが見つけにくくなるためです。患者さんの努力と医療側の薬剤選びの両方が大事になる、大腸カメラの一つのハードルです。
腸管洗浄液の主な種類
腸管洗浄液には複数の種類があり、施設によって採用している薬剤が異なります。代表的なものを紹介します。
| 薬剤名 | 服用量の目安 | 特徴 |
|---|---|---|
| モビプレップ | 1L+水500mL程度(×2回) | 現在最もよく使われる。洗浄力が強い。アスコルビン酸(ビタミンC)入りでやや酸味あり |
| ニフレック(オーペグ・ムーベン同成分) | 約2L | 古くから使われる定番。マイルドな塩味。服用量は多い |
| マグコロールP | 約1.8L | スポーツドリンク様の味で飲みやすい。洗浄力はやや穏やか |
| サルプレップ | 薬液600mL+水またはお茶1,200mL(合計約1.8L) | 比較的新しい薬。味が良いと評判。洗浄力も高い |
| ピコプレップ | 薬液約300mL+水などの透明な飲み物2L以上(分割投与) | 薬液量は少ないが、追加の水分摂取が必要 |
| ビジクリア | 錠剤5錠+水200mL服用を10回繰り返す(錠剤50錠+水2L) | 錠剤タイプ。液体が苦手な方向け |
「下剤の味が苦手」「過去に飲み切れなかった」という経験がある方は、予約時にどの薬を使うか確認し、希望があれば相談してみてください。施設によっては複数の薬剤から選べることもあります。
前日の食事
検査前日は、消化の良いものだけを食べるのが鉄則です。
食べてOKなもの
- 白米、おかゆ、うどん(具なし)、食パン
- 鶏ささみ、白身魚(味付けあっさり)
- 卵、豆腐、はんぺん
- バナナ、りんご(皮なし、すりおろし可)
避けるべきもの
- 葉物野菜(ほうれん草、キャベツ、白菜、レタス、ねぎなど)
- きのこ類、海藻類、こんにゃく
- 種のあるもの(トマト、いちご、キウイ、ごま、トウモロコシなど)
- 玄米、雑穀、繊維の多いパン
- 脂っこい肉、揚げ物
- 香辛料の強いもの
これらを食べてしまうと、当日の腸管洗浄液をしっかり飲んでも便のカスが残り、検査の精度が落ちたり、最悪の場合再検査になったりすることがあります。
施設によっては検査食(前日用の専用レトルト)を勧めるところもあります。一度市販の検査食を購入しておくと安心です。
当日の腸管洗浄液の飲み方のコツ
1. 焦らず、ゆっくり
2〜3時間かけてゆっくり飲むのが基本。一気に飲むと吐き気が出ます。
2. 冷やして飲む
冷蔵庫で冷やすと味のクセが感じにくくなります。
3. 合間に水・お茶を挟む
施設の指示に従って、合間に水や麦茶などを挟むと飲みやすくなります(施設の指示を必ず守ってください)。
4. 軽く動く
飲んでいる途中で軽く歩いたり、お腹をマッサージすると腸が動きやすくなります。
「合格」の目安は便の状態
腸管洗浄液を飲んだあと、トイレに何度も通うことになります。目標は、最終的に出てくる便が「飲んだ下剤と同じくらいの透明な液体」になること。一般的には6〜8回ほどの排便で合格レベルに達します。
施設に到着すると看護師さんから便の状態を確認されます。色や濁りが残っている場合は、追加の下剤や浣腸が必要になることもあります。
|
ハシビロー先生(心の声)
前処置を「ただの嫌な作業」と思うと余計に辛くなります。でも、この前処置のがんばりが、ポリープやがんを見逃さないための土台だと考えれば、意味のある時間です。動画を見ながら、好きな飲み物や氷を用意しながら、楽な気持ちで臨んでください。 |
大腸カメラ当日の流れ(前日〜検査後まで)

時系列で整理します。
検査前日
食事
- 朝・昼・夕すべて消化の良いものを(前章参照)
- 夕食は施設の指示時間(多くは午後8〜9時)までに済ませる
- それ以降は水・お茶など透明な水分のみOK
薬
- 普段服用している薬は、事前診察で「前日と当日の飲み方」を必ず確認
- 特に注意が必要な薬:糖尿病の薬・インスリン、血液をサラサラにする薬(抗血栓薬)、鉄剤、便秘薬
前処置薬
- 施設によっては検査前夜にプルゼニドやラキソベロンなどの下剤を内服する指示があります
その他
- アルコールは控える
- 当日の服装は締めつけの強くない楽なものを準備
検査当日の朝〜午前中
朝食は絶食
腸管洗浄液の服用開始
- 施設または自宅で、指示された時刻から開始
- 2〜3時間かけてゆっくり飲む
- 自宅で飲んでくる施設と、施設に到着してから飲む施設があります
便がきれいになったら来院(または検査室へ)
鎮静剤を使う場合は自分で運転して来院しないこと
来院〜検査前の準備
- 受付・問診:持病・内服薬・アレルギー・過去の内視鏡経験などを確認
- 同意書の記入:検査内容・リスクの説明を受け、同意書にサイン
- 着替え:検査着+専用パンツに着替え
- 前処置の便の確認:看護師が便の色・透明度をチェック
- 必要に応じて追加下剤や浣腸
- 鎮静剤を使う場合:検査室に入ってから、左手などの静脈に点滴を取り、鎮静剤を注射
検査本番(15〜30分)
- 左側を下にして横向きに寝る(左側臥位)
- 肛門周囲にゼリー状の麻酔薬を塗る
- スコープが挿入され、盲腸まで観察
- 戻りながら詳細な観察を行い、必要に応じて生検やポリープ切除
- 所要時間は通常15〜30分(ポリープ切除があるとやや長め)
鎮静なしの場合
- 意識ははっきりしているので、画面を一緒に見ながら説明を受けられる施設もある
- 痛みが強いときは遠慮なく医師・看護師に伝える
鎮静ありの場合
- 注射後30秒〜1分でウトウトし始める
- 気づいたら検査が終わっていることが多い
検査後
鎮静剤を使わなかった場合
- すぐに食事・運転・仕事可能(ただしポリープ切除した場合は後述の制約あり)
鎮静剤を使った場合
- リカバリールームで30〜60分休憩
- ふらつきがないことを確認してから医師が結果説明
- 当日の運転・高所作業・重要な意思決定は禁止
- 帰宅は公共交通機関または家族の送迎で
結果説明
- その場で観察結果と画像を見せてもらえる
- 生検・ポリープ切除を行った場合、病理結果は10日〜2週間後に外来で確認
ポリープ切除をした場合の注意
検査時にポリープを切除した場合、1週間程度は以下に注意してください。
- アルコール厳禁
- 香辛料・刺激物を避ける
- 激しい運動を避ける(出血リスク)
- 長時間の入浴を避ける(軽いシャワーはOK)
- 旅行・出張は避けるのが安心
- 切除した部位からの出血は2〜3日以内が多く、長くても1週間以内
- 黒い便・赤い便・大量の出血・強い腹痛が出たらすぐ施設へ連絡
入院は必要?日帰りで受けられるのか
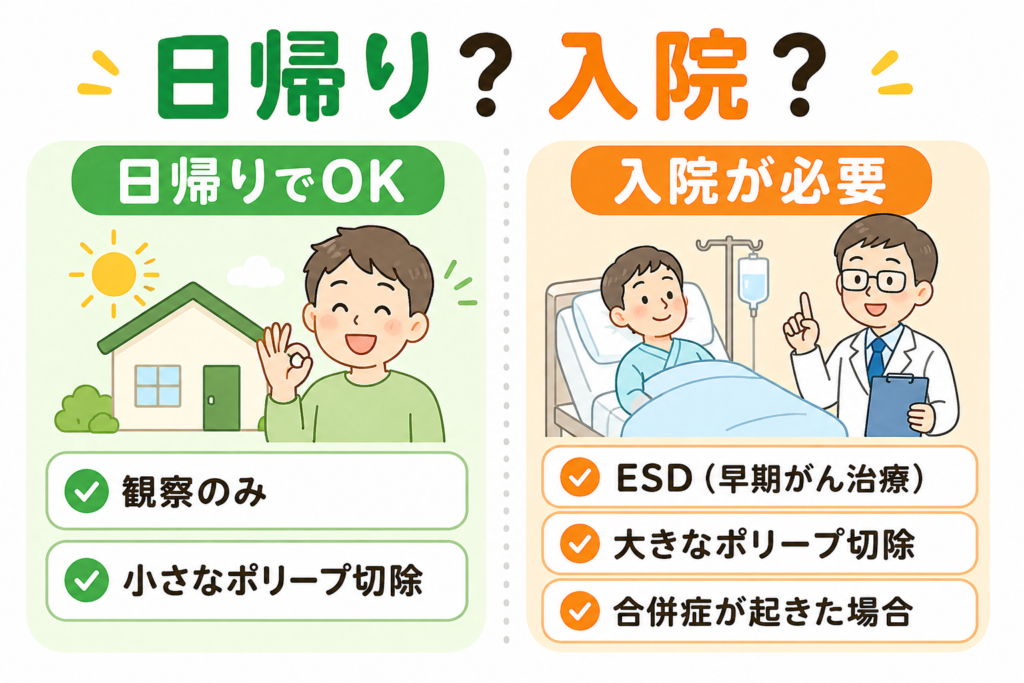
「大腸カメラ=入院」というイメージを持っている方もいらっしゃいますが、通常は日帰りで完結します。鎮静剤を使った場合でも、休憩後にふらつきがなければそのまま帰宅できます。
日帰りで対応されるケース
- 観察のみ
- 小さなポリープ(5mm未満)の切除(コールドポリペクトミーなど)
- 中等度サイズまでのポリープ切除(5〜10mm程度のEMR)
入院になるケース
- 早期大腸がんに対するESD(内視鏡的粘膜下層剥離術):ESDは必ず予定入院で行います
- 穿孔(腸に穴が開く合併症)が起きた場合:内視鏡的に縫縮できて緊急手術にならなかったとしても必ず入院。緊急手術になった場合はもちろん入院
- 大量出血した場合:必ずではありませんが、入院となることが多い
- 大きなポリープ(10mm以上)の切除:出血や穿孔リスクが上がるため
- 複数のポリープを同時切除する場合
- 抗血栓薬を内服しており出血リスクが高いと判断された場合
- 施設の方針として「ポリープ切除は全例入院」としているケース
つまり、観察だけ・小さなポリープ切除なら日帰り、大きな治療や合併症が起きれば入院というのが基本ラインです。施設によって方針が異なるため、予約時に「もしポリープが見つかったら、その日に切除できるか/後日入院になるか」を確認しておくと安心です。
「日帰りでポリープも切除してほしい」という希望がある方は、日帰り大腸ポリープ切除に対応している施設を選ぶとスムーズです。
大腸カメラの費用|保険診療と自費診療の違い

「実際いくらかかるの?」は、検査を迷っている方が最後に気にするポイントです。金額の目安を整理します。
保険診療になるのか、自費診療になるのか
大腸カメラが保険適用になるのは、次のようなケースです。
- 便潜血検査が陽性だった
- 血便・下血・便通異常・腹痛などの症状がある
- 健康診断や人間ドックで異常を指摘された
- 貧血がある
- 大腸ポリープ・大腸がん・潰瘍性大腸炎などの経過観察が必要と医師が判断した
一方、自費診療(10割負担)になるのは、症状が全くなく予防目的で受ける場合です。人間ドックや企業健診のオプションとしての大腸カメラが代表的です。ただし、検査でポリープなどが見つかれば、生検や切除はその時点から保険診療に切り替わる施設が多いです。
保険診療(3割負担)の費用目安
保険診療の大腸カメラは国が定めた診療報酬点数に基づくため、どの医療機関でもほぼ同じ金額になります。
| 項目 | 3割負担の目安 |
|---|---|
| 大腸カメラ検査(観察のみ) | 約5,000〜6,000円 |
| 鎮静剤を使用する場合 | +約100〜300円 |
| 生検(組織検査)を行った場合 | +約3,000〜5,000円 |
| 大腸ポリープ切除(小さなもの) | 合計約20,000円前後 |
| 大腸ポリープ切除(複数・大きめ) | 合計約25,000〜30,000円 |
シンプルに観察のみで終わった場合の総額は、3割負担で約6,000円が目安です。ポリープを切除すると2〜3万円程度になるとイメージしておくと安心です。1割負担・2割負担の方はこの約1/3・2/3の金額になります。
自費診療(人間ドック・健診)の費用目安
自費診療の場合は医療機関が自由に価格を設定できるため、施設によって差があります。
| 内容 | 費用目安 |
|---|---|
| 大腸カメラ単独(鎮静なし) | 15,000〜30,000円 |
| 大腸カメラ+鎮静剤 | 20,000〜35,000円 |
| 人間ドック(大腸カメラ+他の検査一式) | 40,000〜100,000円 |
費用負担を軽くする3つの方法
① 自治体の大腸がん検診(便潜血検査)を活用する
多くの市区町村では、40歳以上を対象に便潜血検査を500〜1,000円程度の自己負担で提供しています(年1回が一般的)。便潜血が陽性だった場合の精密検査としての大腸カメラは保険診療となります。国の指針でも、対策型検診(住民検診)としては便潜血検査が推奨されており、便潜血で陽性が出たら必ず大腸カメラを受けることが何より重要です。
② 企業の健康保険組合の補助を確認する
一部の健保組合では、組合員向けに人間ドックや大腸カメラの補助制度があります。福利厚生窓口で確認してみてください。
③ 医療費控除
年間の医療費が10万円(または所得の5%)を超える場合、確定申告で医療費控除を受けられます。症状があって保険診療で受けた大腸カメラは対象です。健診目的の自費大腸カメラは原則対象外ですが、健診で病気が見つかり治療のために受けた検査であれば対象になる可能性があります。
民間医療保険からの給付金:大腸ポリープを切除した場合、「日帰り手術」として医療保険・がん保険の給付金支給の対象になることがあります。加入している保険会社に確認してみてください。
便潜血検査と大腸カメラの違い|どちらを選ぶべきか
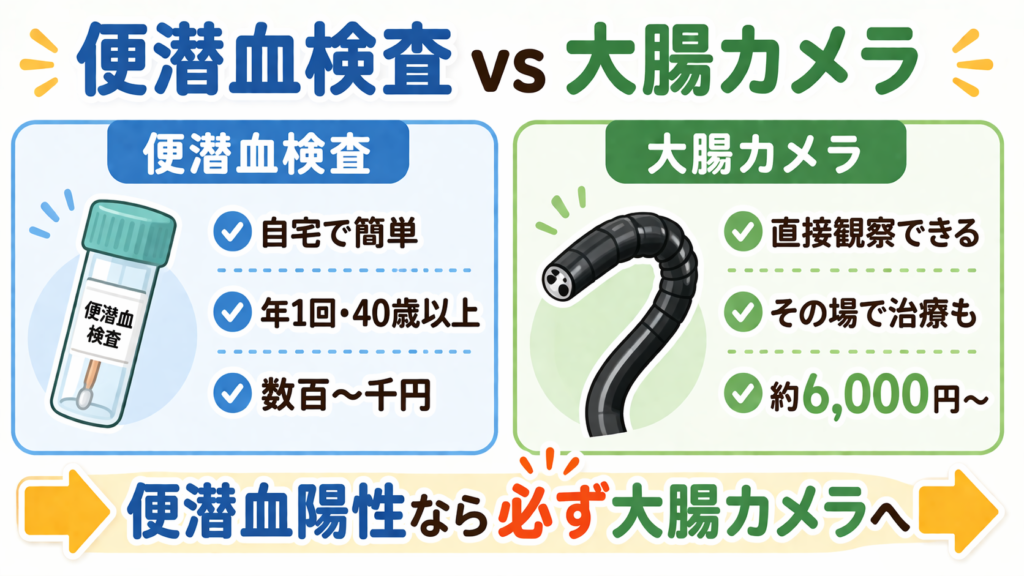
職場の健診や自治体検診で「便潜血検査」を受けたことがある方も多いと思います。便潜血と大腸カメラは、それぞれに役割があります。
便潜血検査とは
便の中に微量の血液が混ざっていないかを調べる検査です。安価・簡便で、自宅で採取して提出するだけで済みます。大腸がんの死亡率を下げる効果が証明されている、世界的に認められた検診方法です。
両者の比較
| 項目 | 大腸カメラ | 便潜血検査 |
|---|---|---|
| 観察方法 | 粘膜を直接カラー映像で見る | 便中の微量血液を化学的に検出 |
| 小さな病変・平坦病変の発見 | 可能 | 出血しなければ検出できない |
| ポリープのその場切除 | 可能 | 不可(陽性なら大腸カメラへ) |
| 診断確定 | 生検で確定診断可能 | 確定診断は不可 |
| 偽陰性の可能性 | 低い(ただし0ではない) | あり(出血しないがんは検出されない) |
| 偽陽性の可能性 | ほぼなし | あり(痔・月経などでも陽性になる) |
| 受けやすさ | 前処置が必要・予約必須 | 自宅で採便、手軽 |
| 費用 | 約6,000円〜(保険3割) | 数百〜千円程度 |
| 国の対策型検診 | 推奨されない(任意型として可) | 推奨(40歳以上、年1回) |
医師としての推奨パターン
症状がない一般の方
- まずは自治体の便潜血検査を毎年受ける
- 陽性が出たら必ず大腸カメラを受ける(精密検査)
- 便潜血陽性者の精密検査受診率は全国で約7割程度。「痔だろう」と自己判断して受けない方が多いのが大きな問題
家族歴・既往歴がある方
- 大腸がんの家族歴・大腸ポリープ既往・潰瘍性大腸炎などがある方は、症状や便潜血の結果に関わらず定期的な大腸カメラ
症状がある方
- 血便・便通異常・腹痛・体重減少などがあれば、便潜血を経由せずに大腸カメラ
|
ハシビロー先生(心の声)
「便潜血が陽性だったけど、痔があるから大丈夫」と自己判断して大腸カメラを受けない方が本当に多いのが、消化器内科医として最も悔しい現実です。便潜血陽性は「がんがあるかも」というサイン。痔があっても大腸がんがないとは限りません。陽性が出たら必ず大腸カメラを受けてください。 |
大腸カメラを受けるべき人・頻度・年齢

受けるべき人
次のいずれかに当てはまる方は、大腸カメラを検討してください。
- 症状がある:血便・下血・便通異常(便秘や下痢)・腹痛・体重減少・貧血
- 便潜血検査が陽性だった
- 健診で異常を指摘された:腫瘍マーカー上昇、CTでの異常など
- 家族に大腸がんの人がいる(特に第一度近親者)
- 過去に大腸ポリープ・大腸がんを指摘された
- 潰瘍性大腸炎・クローン病の既往がある
- 40歳以上で一度も受けたことがない:症状がなくても一度はスクリーニングを
受ける頻度の目安
以下はあくまで一般的な目安であり、個別の推奨頻度は主治医にご相談ください。
| 状態 | 推奨頻度 |
|---|---|
| 症状なし・一度も受けたことがない(40歳以上) | まず1回受けて、結果次第 |
| 過去の検査で異常なし | 5〜10年に1回 |
| 過去に小さな腺腫を切除 | 3〜5年に1回 |
| 過去に大きな腺腫・複数の腺腫を切除 | 1〜3年に1回 |
| 大腸がんの治療後 | 主治医の指示に従う |
| 潰瘍性大腸炎(罹病期間8年以上) | 1〜2年に1回 |
なお、日本消化器内視鏡学会が2020年に発表した「大腸内視鏡スクリーニングとサーベイランスガイドライン」には、ポリープ切除後の状態別に推奨される検査間隔の図が掲載されています。より詳しい推奨間隔を確認したい方は、下記ページをご覧ください。
何歳から受けるべきか
国の対策型検診としては、便潜血検査は40歳以上に推奨されています。一方、米国などでは45歳からの大腸内視鏡検診が推奨されており、近年は若年層の大腸がん増加を受けて、開始年齢を引き下げる動きがあります。
日本でも40歳を過ぎたら一度は大腸カメラを受けておくのが安心です。家族歴がある方はさらに早めに検討してください。
よくある質問(FAQ)

Q1. 大腸カメラは何歳から受けるべきですか?
症状や家族歴がある方は年齢を問わず受けるべきです。症状がなくても、40歳を過ぎたら一度は受けておくのがおすすめ。便潜血検査は40歳以上に推奨されています。
Q2. どのくらいの頻度で受ければいいですか?
過去の検査結果次第です。異常なしなら5〜10年に1回で十分ですが、ポリープを切除した方は3〜5年に1回、大きな腺腫や複数の腺腫を切除した方は1〜3年に1回が目安です。詳しくは検査後に医師と相談してください。
Q3. 鎮静剤を使うと完全に眠ってしまいますか?
目指すのは「ウトウトしているが声をかければ反応できる」程度の鎮静(意識下鎮静)ですが、実際には完全に眠ってしまう方もいます。健忘作用のある薬を使うため、検査中の記憶がない方は多く、体感的にはほぼ眠っている状態に近い方もいます。
Q4. 下剤を全部飲み切れる自信がありません
途中で吐き気が強くなったり、お腹が張って苦しくなった場合は無理せず一旦中止して、施設に連絡してください。錠剤タイプ(ビジクリア)などへの変更も相談できます。次回以降に向けて事前に施設と相談しておくと安心です。
Q5. 検査中に痛みはありますか?
S状結腸や脾彎曲を通るときに、お腹の張りや痛みを感じることがあります。痛みの程度は人によって異なり、中等度以上に痛がる方も一定数います。鎮静剤を使えばほぼ感じずに済みます。痛みが強いと感じたら、検査中でも遠慮なく医師に伝えてください。
Q6. 当日の薬はどうすればいいですか?
薬の種類によります。高血圧・心臓の薬は通常少量の水で服用OKのことが多いですが、糖尿病の薬・インスリン・血液をサラサラにする薬・鉄剤・便秘薬は事前指示が必要です。予約時に必ず医師に確認してください。
Q7. 抗血栓薬(血液サラサラの薬)を飲んでいますが受けられますか?
受けられますが、事前の相談が必須です。観察だけなら通常服用継続で問題ありませんが、生検やポリープ切除を予定する場合は休薬が必要になることがあります。自己判断で中止せず、必ず処方医と内視鏡医に相談してください。
Q8. 生理中でも受けられますか?
受けられます。生理は大腸カメラに影響しません。ただし体調が悪い場合は無理せず日程変更も検討しましょう。
Q9. 検査時間はどれくらいですか?
検査本体は15〜30分程度です。鎮静剤を使った場合は、前後の休憩を含めて院内での合計滞在時間は2〜3時間が目安です。前処置を施設で行う場合はさらに数時間プラスされます。
Q10. ポリープが見つかったら必ず切除されますか?
ポリープの種類・大きさ・位置による判断になります。腺腫性ポリープ(がん化リスクあり)であれば原則切除を勧められます。ただし、サイズが大きい場合や複数ある場合、抗血栓薬を内服中の場合などは、いったん観察にとどめて後日入院で切除となることもあります。
Q11. ポリープ切除後にお酒はいつから飲めますか?
1週間は控えるのが安心です。アルコールは血管を拡張し、切除後の傷口からの出血リスクを高めます。香辛料・刺激物・激しい運動・長時間の入浴・旅行も同じく1週間は避けてください。
Q12. 検査後はすぐに食事ができますか?
鎮静剤を使わなかった場合、検査後すぐに食事可能です。鎮静剤を使った場合も30〜60分の休憩後に可能です。ポリープ切除をした場合は1週間ほど消化の良い食事を心がけてください。
Q13. 胃カメラと大腸カメラを同じ日にできますか?
多くの施設で可能です。両方受ければ前処置や鎮静の準備が一度で済むため、忙しい方には効率的です。費用も両方を別々の日に受けるのと変わりません。詳しくは 胃カメラは本当に苦しい?消化器内科医が教える「楽に受けるコツ」と当日の流れ もご覧ください。
まとめ

大腸カメラは「下剤がつらい」「痛そう」というイメージから避けられがちですが、鎮静剤・炭酸ガス送気・注水法・洗浄液の選択肢の広がり・熟練した内視鏡医の技術によって、現在は多くの方が楽に受けられる検査になっています。
そして大腸カメラには、ほかのがん検査にはない大きな価値があります。ポリープの段階で見つけて切除すれば、将来の大腸がんを予防できる――つまり、「検査が同時に治療にもなる」のです。
便潜血検査陽性を「痔のせい」と放置している方、40歳を過ぎても一度も受けたことがない方、家族に大腸がんの方がいる方――ぜひ一歩を踏み出してください。検査方法の選択や前処置の不安は、検査前の診察で遠慮なく相談していただいて構いません。
|
ハシビロー先生(心の声)
大腸カメラは、消化器内科医として「もっと多くの方に受けてほしい」と心から思う検査です。今日切除した小さなポリープが、5年後・10年後の大腸がんを防いでいる――そんな実例を私自身、たくさん見てきました。「いつかやろう」を「今回やろう」に、ぜひ変えてみてください。 |
参考情報・監修者
主な参考資料
- 国立がん研究センター「有効性評価に基づく大腸がん検診ガイドライン2024年度版」
- 日本消化器内視鏡学会「大腸内視鏡スクリーニングとサーベイランスガイドライン」
- 日本消化器内視鏡学会「内視鏡診療における鎮静に関するガイドライン」
- 日本消化器病学会「大腸ポリープ診療ガイドライン」
- 国立がん研究センター「がん統計」
監修
消化器内科医(卒後20年、日本消化器病学会専門医・日本消化器内視鏡学会専門医・日本内科学会総合内科専門医)
最終更新日:2026年4月22日







コメント