最終更新日:2026年4月20日/監修:消化器内科医(卒後20年)
この記事でわかること(先に結論)
- 胃カメラは「苦しい」と感じる人もいますが、経鼻内視鏡や鎮静剤を使えば、ほとんどの方が楽に受けられます
- 検査自体にかかる時間は5〜10分。入院は不要で日帰り
- 費用は保険3割負担で約5,000円前後(鎮静剤使用でプラス100〜300円程度)
- 胃がん・ピロリ菌・逆流性食道炎・胃潰瘍など、多くの病気を一度にチェックできる
- 「苦しい」と感じるかは検査方法の選び方次第。この記事で自分に合った受け方を見つけましょう
「胃カメラは苦しそうで怖い」「鼻からと口からってどっちが楽なの?」「鎮静剤は使った方がいい?」──そんな疑問や不安に、消化器内科医の立場からお答えします。
胃カメラ(上部消化管内視鏡検査)とは?何がわかるのか

胃カメラの正式名称と目的
「胃カメラ」は、医学的には上部消化管内視鏡検査と呼ばれる検査です。口または鼻から細いファイバースコープ(内視鏡)を挿入し、のど(咽頭)・食道・胃・十二指腸の内側を直接観察します。
レントゲンやCTとの最大の違いは、粘膜の表面をカラー映像でそのまま見られることです。がんの初期段階で粘膜の色調がわずかに変化したり、小さな凹凸ができたりしても、胃カメラなら見逃しにくい仕組みです。
胃カメラでわかる主な病気
一度の検査で、次のような病気をまとめてチェックできます。
- 胃がん(早期胃がんの発見に特に有効)
- 食道がん
- ピロリ菌感染による胃炎(萎縮性胃炎)
- 逆流性食道炎(胸焼け・呑酸の原因)
- 胃潰瘍・十二指腸潰瘍
- 胃ポリープ
- 食道裂孔ヘルニア
- バレット食道(食道がんの前段階になりうる状態)
詳しい病気の解説は、以下の関連記事もご覧ください。
観察だけでなく「組織を採って調べる」「治療する」こともできる
胃カメラの大きな強みは、観察しながらその場で追加の検査や治療ができる点です。
- 生検:気になる病変の一部を小さく摘まみ取り、顕微鏡で調べて確定診断に使います
- ピロリ菌検査:胃の組織を採取し、感染の有無を調べられます
- 色素散布・画像強調観察:青い色素液(インジゴカルミン)を粘膜にかけて凹凸を浮かび上がらせたり、特殊な光(NBI・LCIなど)を当てたりすることで、病変をより鮮明に観察できます
- 止血処置:出血している潰瘍や血管に対して、その場で止血処置(クリップ・薬剤注射・焼灼など)を行えます
- ポリープや早期がんの切除:その場での切除は行いませんが、見つかった病変はあらためて入院でEMR・ESDといった内視鏡治療を計画します。胃カメラはこうした治療の入り口にもなります
「検査と診断と治療が同時に進む」──これがバリウム検査にはない、胃カメラならではの価値です。
胃カメラは本当に苦しい?「苦しさ」の正体と3つの軽減策

「苦しい」と感じる本当の理由
胃カメラに対する不安の大半は「苦しい」「オエッとなるのが嫌」という一点に集約されます。ただ、実は「苦しさ」には3つの成分があり、それぞれに対処法が異なります。
① 嘔吐反射(オエッとなる反射)
口からスコープを入れる際、舌の付け根(舌根)にカメラが触れると、反射的に嘔吐しそうになる感覚が起こります。これを嘔吐反射と呼びます。 特に若い方や反射が敏感な方ほど強く出やすく、「こんなに辛いものだったのか」と感じる原因の多くはこの反射です。
② げっぷによる検査の質の低下
あまり知られていませんが、「オエッ」という反射は内視鏡医の視点では胃に送り込んだ空気がげっぷとして逃げてしまう現象でもあります。胃の中が十分に広がらないと、粘膜のシワの奥に隠れた病変を見落とすリスクが上がります。 つまり「苦しさ」は患者さんの体験の問題であると同時に、検査の精度を下げてしまう医学的な問題でもあるのです。
③ 心理的な緊張
「怖い」「何をされるかわからない」という不安そのものが、筋肉をこわばらせて反射を強くしてしまう悪循環を生みます。リラックスできれば、同じ検査でも体感的な苦しさはかなり変わります。
苦しさを軽くする3つの選択肢
現在の胃カメラには、苦しさを大きく減らすための3つの選択肢があります。
- 経鼻内視鏡(鼻から入れる細いカメラを使う)
- 鎮静剤の使用(ウトウトした状態で検査を受ける)
- 表面麻酔の工夫(のど・鼻の局所麻酔を丁寧に効かせる)
このうち最も大きな差を生むのが1と2です。次の章で詳しく比較します。
ハシビロー先生(心の声) 「昔の胃カメラは本当に辛かった」という話を聞くことがあります。しかしこの10〜20年で、スコープの細径化・画質向上・鎮静法の安全管理が大きく進歩しました。昔の記憶でためらっている方には、「今の胃カメラは別物」とお伝えしたいところです。 |
経鼻・経口・鎮静剤、どれを選ぶべきか【比較表つき】
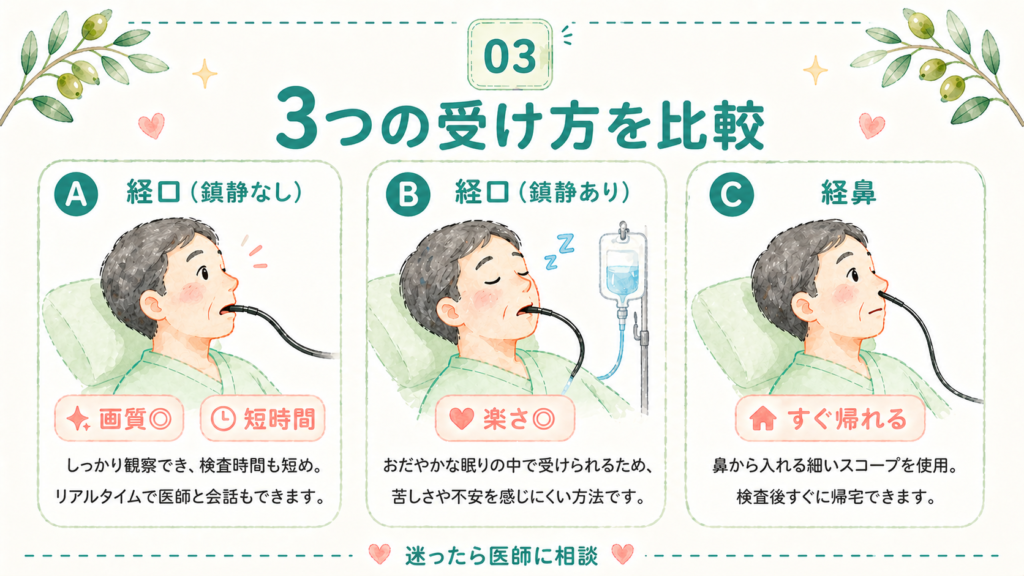
胃カメラの受け方には、大きく分けて次の3パターンがあります。
- A:経口内視鏡(鎮静剤なし)──口から、意識あり
- B:経口内視鏡(鎮静剤あり)──口から、ウトウトした状態で
- C:経鼻内視鏡(鎮静剤なし)──鼻から、意識あり
理論上は「経鼻+鎮静」もありえますが、経鼻のメリット(検査後すぐ帰れる)が消えてしまうため、採用している施設はほとんどありません。実質的にはA・B・Cの3択です。
3つの受け方を比較
| 項目 | A:経口(鎮静なし) | B:経口(鎮静あり) | C:経鼻(鎮静なし) |
|---|---|---|---|
| 苦しさ | 大きい | ほぼ感じない | 比較的少ない |
| 画質 | ◎(精密検査向き) | ◎(精密検査向き) | ○(少し劣る) |
| 嘔吐反射 | 起こりやすい | ほぼなし | 起こりにくい |
| 検査後の運転 | 可 | 不可(終日) | 可 |
| 検査後の休憩 | 不要 | 30〜60分必要 | 不要 |
| 費用(3割負担) | 約5,000円 | 約5,200〜5,500円 | 約5,000円 |
| こんな人向け | 短時間で済ませたい/過去に問題なく受けられた | 反射が強い/不安が大きい/精密検査が必要 | 初めての方/当日に仕事や運転がある |
経口内視鏡(鎮静なし)のメリット・デメリット
メリット
- 画質が最も良く、小さな病変まで観察しやすい
- 検査後すぐに帰宅・運転・仕事復帰ができる
- 検査時間が短く済みやすい
デメリット
- 舌根にスコープが触れるため、嘔吐反射が起きやすい
- 初めての方・反射の強い方にはかなり辛い場合がある
過去に胃カメラで問題なく受けられた経験があり、かつ精密な観察が必要な方には第一候補となります。
経口内視鏡(鎮静あり)のメリット・デメリット
メリット
- 苦しさをほぼ感じずに検査を受けられる
- 検査中の記憶がない方も多く、「もう終わったの?」という感想が多い
- 精密検査に適した高画質を保ちつつ、患者さんの負担を減らせる
デメリット
- 検査後30〜60分の院内休憩が必要
- 当日は自動車・バイク・自転車の運転ができない
- 呼吸抑制や血圧低下が起こることがあるため、モニタリング下での実施が必須
- 鎮静効果には個人差がある(アルコール常飲者や睡眠薬・精神安定剤服用中の方では効きにくい傾向)
初めての方・反射が強い方・精密検査が必要な方には、もっともお勧めしやすい選択肢です。
経鼻内視鏡(鎮静なし)のメリット・デメリット
メリット
- スコープが舌根に触れないため、嘔吐反射が起きにくい
- 意識ははっきりしたまま検査を受けられ、医師との会話も可能
- 検査後すぐに帰宅・運転・仕事復帰ができる
デメリット
- 経口内視鏡より画質がやや劣る(ただし近年のスコープは大幅に向上)
- 胃の入り口(噴門部)の詳細な観察がやや苦手
- 鼻腔が狭い方(顔の小さい方など)ではスコープが通らず、口からに切り替える場合がある
- まれに鼻出血が起こることがある
「初めて胃カメラを受ける」「検査後すぐ会社に行きたい」「運転して帰りたい」という方に向いた選択肢です。
結局どれを選べばいいのか──タイプ別の目安
- 「初めてで不安が大きいが、当日の予定はゆっくりできる」 → B:経口+鎮静
- 「初めてだが、検査後に仕事や運転の予定がある」 → C:経鼻
- 「過去に口からの胃カメラを楽に受けられた」 → A:経口(鎮静なし)
- 「精密検査を指示されている/反射が強い」 → B:経口+鎮静
- 「健診目的でスクリーニングしたい」 → C:経鼻
なお、すべてのクリニックが3つの方法に対応しているわけではありません。予約の際に「経鼻は可能か」「鎮静剤は使えるか」を確認することをおすすめします。
ハシビロー先生(心の声) 「どれが一番良いですか?」とよく聞かれますが、私自身は患者さんの状況と検査の目的次第とお答えしています。何を優先するか(苦しさの軽減/当日の自由度/画質)で最適解は変わります。迷ったら検査前の診察で遠慮なく相談してください。 |
鎮静剤のメリット・デメリットと注意点

「鎮静剤を使えば楽に受けられる」と聞いて、使うかどうか迷う方も多いはずです。ここでは、実際に鎮静剤を使った場合に何が起こるのか、どこまで効くのか、どんな注意が必要かを整理します。
鎮静剤と麻酔の違い
まず混同されやすい用語を整理しておきます。胃カメラで使われる「薬」は大きく2種類あります。
- 表面麻酔(局所麻酔):のどや鼻の粘膜の感覚を一時的に麻痺させ、スコープが通るときの痛みや違和感を和らげる薬です。ほぼすべての検査で使われます 経口内視鏡の場合:ゼリー状の麻酔薬(キシロカインゼリー)を数分間のどに溜めたあと、検査直前にスプレー状の麻酔(キシロカインスプレー)を追加するのが一般的 経鼻内視鏡の場合:鼻腔に血管収縮剤と麻酔薬をスプレーしたり、麻酔薬を塗った細く柔らかいスティックを鼻腔に挿入して局所麻酔します
- 鎮静剤(静脈麻酔):点滴や注射で血管内に入れる薬。意識のレベルを下げてウトウトさせ、不安や苦痛を感じにくくします
全身麻酔のように気道確保や人工呼吸が必要になるほど深くはなく、自発呼吸が保たれる範囲の眠りが目標です。日本消化器内視鏡学会のガイドラインでは「意識下鎮静」(呼びかければ反応できる程度)が標準的な推奨とされています。しかし実臨床では患者さんの状態や希望に応じて、より深い鎮静が行われることもあります。
鎮静剤を使った胃カメラのメリット
① 苦しさをほぼ感じない
多くの方が「気づいたら終わっていた」「記憶がない」という感想を持ちます。ミダゾラムという薬には健忘作用もあり、検査中の嫌な体験自体を覚えていない方も少なくありません。
② 検査の精度が上がる
患者さんがリラックスしていると、医師も落ち着いて観察できます。嘔吐反射で胃の空気が逃げることもなく、粘膜のシワの奥まで丁寧にチェックできるため、小さな病変の見逃しリスクが下がります。
③ 次回以降の検査へのハードルが下がる
「胃カメラは怖い・辛い」というイメージが一度ついてしまうと、定期検査を敬遠しがちになります。最初の体験を楽にしておくことは、長い目で見て早期発見のチャンスを守ることにもつながります。
鎮静剤のデメリットと注意点
① 副作用のリスク
鎮静剤は中枢神経を抑える薬なので、軽度の呼吸抑制(呼吸が浅くなる・回数が減る)や血圧低下・脈拍低下は、適切な用量でも起こり得ます。むしろ全く変化が出ないようでは鎮静が浅すぎるとも言えるレベルで、想定内の反応です。
問題になるのは、これらが過度に進んだ場合です。
- 酸素飽和度の低下
- 著しい血圧低下
- 一時的な呼吸停止(極めてまれ)
ただし、これらはベッドサイドのモニターで常時監視されており、異常があればすぐに酸素投与や輸液で対応できます。また、鎮静剤の効果を打ち消す拮抗薬(フルマゼニルなど)も用意されているため、適切な管理下であれば過度に心配する必要はありません。
② 検査後の行動制限
鎮静剤の影響は検査直後に完全には抜けません。
- 検査後30〜60分の院内休憩が必要
- 当日は自動車・バイク・自転車の運転不可
- 当日中の高所作業や精密作業は避ける
- 自分では「大丈夫」と感じても、意外にふらつきが残っている
公共交通機関での帰宅か、家族の送迎を手配してから予約することをおすすめします。
③ 効き方に個人差がある
次のような方は鎮静剤が効きにくい傾向があります。
- 普段からお酒をよく飲む方
- 睡眠薬・抗不安薬・抗うつ薬などを常用している方
- 痛み止めを長期で飲んでいる方
- 極度に緊張している方
逆に高齢の方や肝機能・腎機能が低下している方、肺の病気がある方では効きすぎることもあり、検査後のだるさが長く残る場合があります。事前の問診でこれらの情報を正直に伝えることが大切です。
④ すべての施設で受けられるわけではない
鎮静剤の使用には適切なモニター設備・経験のあるスタッフ・緊急時対応体制が必要です。鎮静剤対応の有無は予約前に必ず確認してください。また、市区町村の胃がん検診では鎮静剤使用が認められていないケースもあります。
「完全に眠らせてほしい」について
「完全に眠った状態で受けたい」というご要望はよくあります。学会のガイドラインで標準的に推奨されているのは意識下鎮静(呼びかければ反応できる程度)ですが、この深さだと内視鏡が喉を通過するときに起きてしまう方が珍しくありません。そのため実臨床では、もう少し深い鎮静で「自発呼吸とバイタルは保たれているが、しっかり眠っている」状態にすることも多くあります。
これは全身麻酔とは異なり、気道確保や人工呼吸は不要なレベルです。ただし鎮静が深くなるほど呼吸抑制・血圧低下のリスクは上がるため、モニタリング体制と医師の経験が重要になります。
「深く眠らせてほしい」という希望がある場合は、検査前に医師に相談してください。施設の方針や患者さんの状態(年齢・持病・体格など)によって、対応できる範囲が変わります。
ハシビロー先生(心の声) 鎮静剤を怖がる方は多いのですが、適切な管理下での意識下鎮静は、安全性の高い手技です。むしろ「鎮静剤なしで苦しい検査を我慢した結果、次から胃カメラを受けたくなくなる」ことの方が、長期的な健康リスクとしては問題だと感じています。 |
胃カメラ当日の流れ(前日〜検査後まで)

初めての方に一番読まれるのが、この「当日の流れ」パートです。時系列で整理します。
検査前日
食事
- 夕食は午後9時(21時)までに済ませる
- 消化の悪いもの(脂っこい食事、繊維の多い食材、きのこ類など)は避ける
- それ以降は水やお茶など透明な水分のみOK(牛乳・ジュースは、色素や果肉・乳成分が胃内に残り観察を妨げるため不可)
薬
- 普段服用している薬がある方は、事前診察で「前日と当日の飲み方」を必ず確認してください
- 特に注意が必要な薬:糖尿病の薬・インスリン、血液をサラサラにする薬(抗血栓薬)、鉄剤、便秘薬
その他
- アルコールは控える(翌日の胃粘膜の充血で観察を妨げる/脱水による検査中の循環への影響/鎮静剤との相互作用のため)
- 当日の服装は締めつけの強くない楽なものを準備
検査当日の朝
食事・水分
- 朝食は絶対に摂らない(絶食厳守)
- 水・お茶は検査の2〜3時間前まで少量ならOK(施設によって指示が異なるため、事前の指示書に従う)
- ガム・飴も不可(唾液や胃液の分泌が促進され、胃内に液体が溜まって観察の妨げになるため)
服装・持ち物
- 保険証・診察券・お薬手帳
- 脱ぎ着しやすい服装(胸元のボタンが開けやすいと良い)
- アクセサリーは外しておく
- 化粧は控えめに(特に口紅・ファンデーション)
喫煙
- 当日朝の喫煙は控える(唾液分泌が増え、表面麻酔が効きにくくなる・胃酸分泌が促される可能性があるため)
来院時間
- 予約時間の15〜30分前までに到着するよう余裕を持って
- 鎮静剤を使う場合は、自分で運転しての来院は不可
来院〜検査前の準備(約15〜30分)
- 受付・問診:持病・内服薬・アレルギー・過去の内視鏡経験などを確認
- 同意書の記入:検査内容・リスクの説明を受け、同意書にサイン
- 着替え・ロッカー:施設によっては検査着に着替え
- 前処置 – 消泡剤:胃の中の泡を消す薬(甘い液体)を飲む – 表面麻酔:のど(またはのど+鼻)に局所麻酔をかける。のど麻酔はゼリー状の薬を数分間のどに溜めてから飲み込む/吐き出す方法が一般的
- 鎮静剤を使う場合:検査室に入ってから、左手などの静脈に点滴を取り、鎮静剤を注射
検査本番(5〜10分)
- 左側を下にして横向きに寝る(左側臥位)
- マウスピース(経口の場合)を咥える、または鼻腔にスコープを挿入する準備
- スコープが挿入されたら、ゆっくり鼻で呼吸することに集中する
- 検査中は食道→胃→十二指腸の順に観察
- 必要に応じて生検や色素散布を実施
- 所要時間は通常5〜10分程度(生検がある場合やや長め)
経鼻・経口(鎮静なし)の場合
- 意識ははっきりしているので、医師の指示(つばを飲まないでなど)に従える
- 画面を一緒に見ながら説明を受けられる施設もある
鎮静ありの場合
- 注射後30秒〜1分でウトウトし始める
- 気づいたら検査が終わっていることが多い
検査後
鎮静剤を使わなかった場合
- のどの麻酔が切れるまで1時間ほどは飲食を控える(誤嚥の危険があるため)
- その後は通常通りに食事・運転・仕事可能
鎮静剤を使った場合
- リカバリールームで30〜60分休憩し、意識がしっかり戻るのを待つ
- ふらつきがないことを確認してから、医師が結果を説明
- 当日中の運転・高所作業・重要な意思決定は禁止
- 帰宅は公共交通機関または家族の送迎で
結果説明
- その場で観察結果を説明してもらえる
- 生検を行った場合、病理検査の結果は1〜2週間後
- 必要に応じて次回の検査時期や治療方針の相談
検査後の体調で注意すべきサイン
通常、検査後にのどの違和感や軽い腹部膨満感は出ることがありますが、数時間で治まります。一方、次のような症状があれば必ず施設に連絡してください。
- 強い腹痛が続く
- 黒い便・真っ赤な便(出血のサイン)
- 大量の吐血
- 高熱
- 呼吸困難
これらはまれですが、生検や処置後の合併症の可能性があります。
胃カメラの費用|保険診療と自費診療の違い
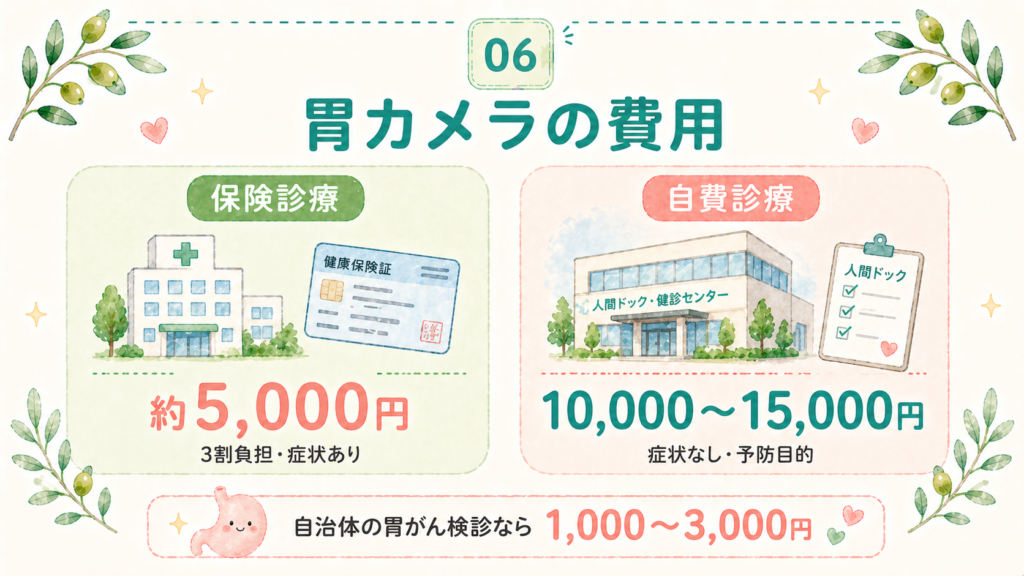
「実際いくらかかるの?」は、検査を迷っている方が最後に気にするポイントです。金額の目安を整理します。
保険診療になるのか、自費診療になるのか
胃カメラが保険適用になるのは、次のようなケースです。
- 胃痛・胸焼け・吐き気・呑酸・腹部不快感などの症状がある
- 健康診断や人間ドックで異常を指摘された
- 貧血や便潜血陽性などの検査異常がある
- 胃潰瘍・胃炎・ピロリ菌感染などの経過観察が必要と医師が判断した
一方、自費診療(10割負担)になるのは、症状がなく予防目的で受ける場合です。人間ドックや企業健診のオプションとしての胃カメラが代表的です。
保険診療(3割負担)の費用目安
保険診療の胃カメラは国が定めた診療報酬点数に基づくため、どの医療機関でもほぼ同じ金額になります。
| 項目 | 3割負担の目安 |
|---|---|
| 胃カメラ検査(基本) | 約3,420円 |
| 初診料(初回受診時) | 約890円/再診料 約390円 |
| 検査で使う薬剤(表面麻酔・消泡剤など) | 約200円 |
| 鎮静剤を使用する場合 | +約100〜300円 |
| 生検(組織検査)を行った場合 | +約2,400〜2,700円 |
| ピロリ菌検査を同時に行った場合 | +約1,500円 |
シンプルに観察のみで終わった場合の総額は、3割負担で約4,500〜5,000円が目安です。生検やピロリ菌検査を追加すると、合計で7,000〜10,000円程度になります。
1割負担・2割負担の方はこの約1/3・2/3の金額になります。
自費診療(人間ドック・健診)の費用目安
自費診療の場合は医療機関が自由に価格を設定できるため、施設によって差があります。
| 内容 | 費用目安 |
|---|---|
| 胃カメラ単独(鎮静なし) | 10,000〜15,000円 |
| 胃カメラ+鎮静剤 | 15,000〜20,000円 |
| 人間ドック(胃カメラ+他の検査一式) | 30,000〜80,000円 |
自費診療で異常が見つかった場合、生検やピロリ菌検査は保険適用に切り替わる施設が多いです(診断のための検査として扱うため)。
費用負担を軽くする3つの方法
① 自治体の胃がん検診を利用する
多くの市区町村では、40歳または50歳以上を対象に、胃カメラ検診を1,000〜3,000円程度の自己負担で提供しています(2年に1回の受診が一般的)。お住まいの自治体の保健センターやホームページで確認できます。
ただし自治体検診は指定医療機関のみ・鎮静剤なしが基本など制約があるため、条件を事前に確認してください。
② 企業の健康保険組合の補助を確認する
一部の健保組合では、組合員向けに人間ドックや胃カメラ検診の補助制度があります。全額会社負担というケースもあるので、福利厚生窓口に確認を。
③ 医療費控除
年間の医療費が10万円(または所得の5%)を超える場合、確定申告で医療費控除を受けられます。症状があって保険診療で受けた胃カメラは対象ですが、健診目的の自費胃カメラは原則対象外です。ただし健診で病気が見つかり、その治療のために受けた検査であれば対象になる可能性があります。
バリウム検査との違い|胃カメラを選ぶべき理由
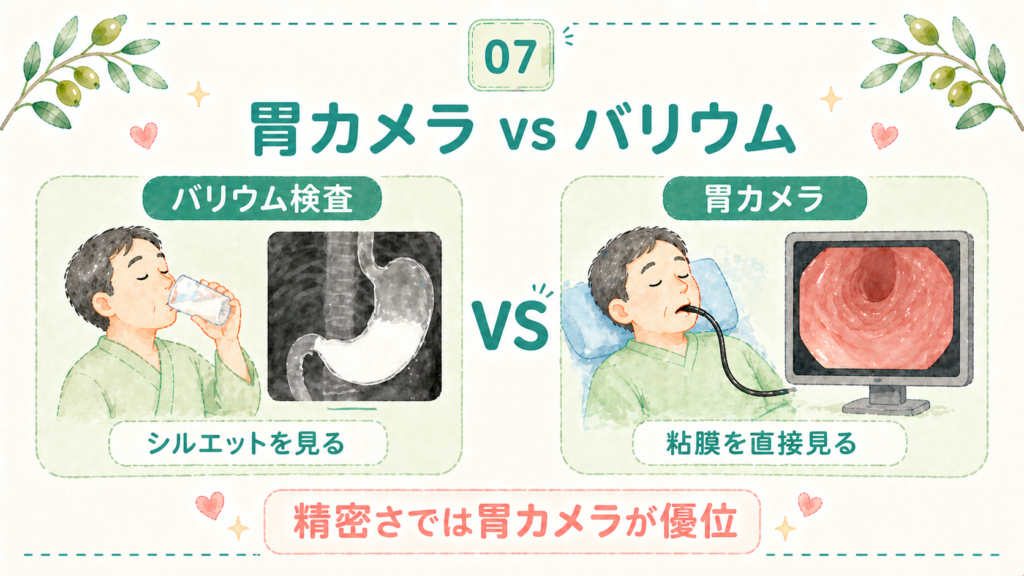
職場の健診などで「バリウム検査と胃カメラ、どちらを選びますか?」と聞かれて迷った経験はないでしょうか。両者を比較してみます。
バリウム検査(上部消化管造影検査)とは
バリウムという白い造影剤を飲み、発泡剤で胃を膨らませてからX線写真を撮る検査です。胃の形やシルエットを浮かび上がらせ、凹凸や変形から異常を推測します。
両者の比較
| 項目 | 胃カメラ | バリウム検査 |
|---|---|---|
| 観察方法 | 粘膜を直接カラー映像で見る | X線で胃の形を撮影 |
| 小さな病変の発見 | 得意(数mmの早期がんも発見可能) | 苦手(1cm以下は見えにくい) |
| 色調変化の把握 | 可能(早期がんの発見に重要) | 不可 |
| 生検・組織検査 | 同時に可能 | 不可(異常があれば後日胃カメラ) |
| 食道の観察 | 詳細に可能 | 食道の早期がんは発見困難 |
| ピロリ菌感染の評価 | 可能(粘膜から推定+生検) | 不可 |
| 放射線被ばく | なし | あり |
| 検査時間 | 5〜10分 | 15〜20分 |
| 検査後の制約 | のど麻酔が切れるまで絶食/鎮静時は運転不可 | バリウムを排出するまで下剤服用・水分摂取 |
| 身体的な負担 | 嘔吐反射(鎮静・経鼻で軽減可) | げっぷ我慢・台の上で回転 |
| 費用(3割) | 約5,000円 | 約3,000円 |
医師としての本音
現在、消化器を専門とする医師の多くは「胃がんのスクリーニングは胃カメラを推奨」します。理由は明快で、バリウム検査で「異常あり」と判定されれば結局胃カメラが必要になるからです。
さらに、バリウム検査には次のような弱点があります。
- 早期胃がんの多くは粘膜の色調変化から見つかるが、バリウムでは検出できない
- 食道がんはほぼ見えない
- ピロリ菌感染による萎縮性胃炎の評価ができない
- 検査後のバリウムが腸に詰まるリスク(特に高齢者)
国のがん検診指針でも、2016年から胃内視鏡検査(胃カメラ)が対策型検診として正式に位置づけられています。施設によって選択肢が異なりますが、選べる環境にあるなら胃カメラをおすすめします。
胃カメラで見つかる主な病気
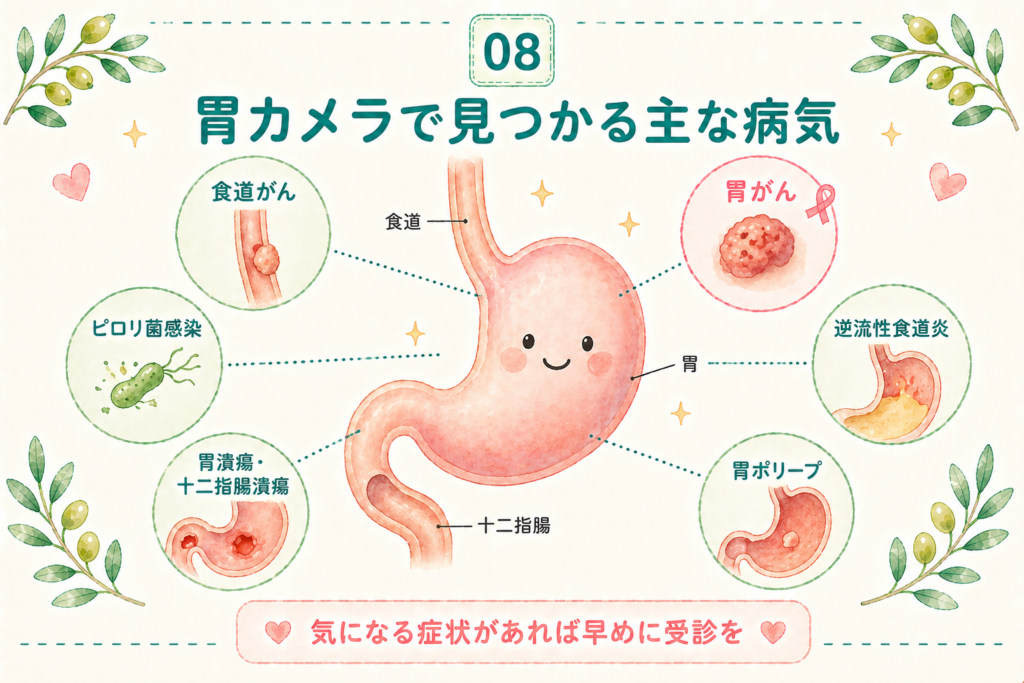
胃カメラでは、食道・胃・十二指腸の幅広い病気を一度に確認できます。主な病気と、それぞれの特徴を簡潔に紹介します。
胃がん・早期胃がん
日本人に多いがんで、年間約4万人が亡くなっています(2023年国立がん研究センター統計)。早期の段階で見つかれば5年生存率は90%以上ですが、症状が出てから見つかるケースの多くは進行がんです。定期的な胃カメラが早期発見の最大の武器になります。
→ 詳細:胃がんの全て:初期症状から予防まで
ピロリ菌感染と萎縮性胃炎
胃がんの最大の原因とされるピロリ菌感染を、胃粘膜の状態から推定し、必要に応じて生検でも確認できます。感染が見つかれば除菌治療で胃がんリスクを減らせるのが大きなポイントです。
逆流性食道炎
胸焼け・呑酸(酸っぱいものが上がってくる感覚)・喉の違和感などを起こす病気です。食道粘膜のびらんの程度から重症度を判定します。
→ 詳細:逆流性食道炎とは?原因、症状、そして効果的な治療法
胃潰瘍・十二指腸潰瘍
みぞおちの痛み・黒色便・貧血などを起こします。ピロリ菌感染とNSAIDs(痛み止め)が二大原因で、胃カメラでは潰瘍の深さ・出血の有無・再発リスクまで評価できます。
→ 詳細:胃潰瘍 – 原因から治療までの全ガイド
食道がん
飲酒・喫煙がリスク因子で、バリウム検査ではまず見つかりません。胃カメラなら粘膜の色調変化や画像強調観察(NBI・LCI)で早期段階から拾い上げられます。
その他
胃ポリープ、食道裂孔ヘルニア、バレット食道(食道がんの前駆状態)、好酸球性食道炎、アニサキス症など、症状だけでは診断が難しい病気も胃カメラで明らかになります。
胃カメラを受けるべき人・頻度・年齢

受けるべき人
次のいずれかに当てはまる方は、一度胃カメラを受けることをおすすめします。
- 症状がある:みぞおちの痛み・胸焼け・吐き気・嘔吐・呑酸・食欲不振・体重減少
- 健診で異常を指摘された:貧血、腫瘍マーカー上昇、バリウム検査や腹部画像検査での異常など
- 家族に胃がんの人がいる:胃がんの家族歴は重要なリスク因子
- ピロリ菌感染が判明している/以前除菌した:除菌後も胃がんリスクはゼロにならないため定期検査が必要
- 40歳以上で一度も受けたことがない:症状がなくても一度はスクリーニングを
受ける頻度の目安
以下はあくまで一般的な目安であり、確定的なガイドラインではありません。個別の推奨頻度は主治医にご相談ください。
| 状態 | 推奨頻度 |
|---|---|
| 症状なし・ピロリ菌陰性・萎縮なし | 2〜3年に1回 |
| 症状なし・ピロリ菌除菌後 | 1〜2年に1回 |
| ピロリ菌陽性・未除菌/除菌失敗 | 年1回 |
| 胃ポリープ・潰瘍の既往 | 医師の指示に従う |
何歳から受けるべきか
国のがん検診指針では、50歳以上は2年に1回の胃内視鏡検診が推奨されています(2016年改定)。ただし、近年は若年層の胃がんも報告されており、40歳を過ぎたら一度は受けておくのが安心です。ピロリ菌感染が判明している方は年齢を問わず検査を検討してください。
よくある質問(FAQ)
胃カメラについてよく寄せられる質問にまとめてお答えします。
Q1. 胃カメラは何歳から受けるべきですか?
症状がある方は年齢を問わず受けるべきです。症状がなくても、40歳を過ぎたら一度は受けておくのがおすすめ。国の検診指針でも50歳以上は2年に1回の胃内視鏡検診が推奨されています。
Q2. 毎年受ける必要がありますか?
状態によります。ピロリ菌陰性で萎縮もない方なら2〜3年に1回で十分ですが、萎縮性胃炎・ピロリ除菌後・家族歴ありの方は年1回が望ましいです。詳しくは検査後に医師と相談してください。
Q3. 鎮静剤を使うと完全に眠ってしまいますか?
ガイドラインの推奨は「呼びかければ反応できる」程度の意識下鎮静ですが、実臨床ではもう少し深めにして完全に寝てもらうことも多くあります。また、健忘作用のある薬を使うため、実感としては「眠っていた」と感じる方が多数です。
Q4. 胃カメラ当日の薬はどうすればいいですか?
薬の種類によります。高血圧・心臓の薬は通常少量の水で服用OKのことが多いですが、糖尿病の薬・インスリン・血液をサラサラにする薬・鉄剤は事前指示が必要です。予約時に必ず医師に確認してください。
Q5. 生理中でも胃カメラは受けられますか?
受けられます。生理は胃カメラに影響しません。ただし体調がすぐれない場合は無理せず日程変更を検討しましょう。
Q6. 検査中に痛みはありますか?
基本的には痛みはありません。感じるのは「のどの違和感」「嘔吐反射」「お腹の張り」などです。鎮静剤を使えばこれらもほぼ感じずに済みます。
Q7. 鎮静剤を使うと追加でいくらかかりますか?
保険3割負担で約100〜300円程度の追加です。苦痛軽減効果を考えると、費用対効果は非常に高い選択肢です。
Q8. 胃カメラとバリウム検査、どちらを選ぶべきですか?
精密さでは胃カメラが圧倒的に優位です。バリウムで異常が見つかれば結局胃カメラが必要になるため、最初から胃カメラを選ぶ方が効率的です。ただし胃カメラが受けられない事情がある場合はバリウムも選択肢になります。
Q9. ピロリ菌検査も一緒にできますか?
可能です。胃カメラ中に粘膜の一部を採取して調べる方法(迅速ウレアーゼ試験など)があります。感染が判明すれば、除菌治療で胃がんリスクを減らせます。
Q10. 抗血栓薬(血液サラサラの薬)を飲んでいますが受けられますか?
受けられますが、事前の相談が必須です。観察だけなら通常服用継続で問題ありませんが、生検やポリープ切除を予定する場合は休薬が必要になることがあります。自己判断で中止せず、必ず処方医と内視鏡医に相談してください。
Q11. 検査時間はどれくらいですか?
観察のみなら5〜10分です。生検や処置が入ると少し長くなります。鎮静剤を使った場合は、前後の休憩を含めて院内での合計滞在時間は1.5〜2時間が目安です。
Q12. 検査後はすぐに食事ができますか?
鎮静剤を使わなかった場合、のどの麻酔が切れる1時間後から飲食可能です。鎮静剤を使った場合も同様に1時間ほど空けてから。最初はぬるめの水でむせずに飲めるかを確認してから食事に移行してください。
まとめ
胃カメラは「苦しい・怖い」というイメージから避けられがちですが、経鼻内視鏡や鎮静剤を適切に選べば、多くの方が楽に受けられる検査になっています。そして何より、胃がん・食道がんの早期発見においてバリウム検査を大きく上回る精度を持つ、きわめて価値の高い検査です。
検査方法の選択に迷ったら、ぜひ検査前の診察で遠慮なく相談してください。あなたの状況と検査の目的に合わせて、最適な方法を一緒に考えるのが医師の役目です。
ハシビロー先生(心の声) 「胃カメラを受けてよかった」と言ってくださる患者さんのほとんどは、最初は不安を抱えて来院された方々です。最初の一歩を踏み出す勇気が、将来の大きな安心につながります。この記事がその一歩の後押しになれば嬉しく思います。 |
参考情報・監修者
主な参考資料
- 日本消化器内視鏡学会「内視鏡診療における鎮静に関するガイドライン」
- 厚生労働省「がん予防重点健康教育及びがん検診実施のための指針」
- 国立がん研究センター「がん統計」
監修
消化器内科医(卒後20年)
最終更新日:2026年4月20日
関連記事






コメント