この記事を書いた人:ハシビロー(消化器内科医・卒後20年/消化器病学会専門医・消化器内視鏡学会専門医・総合内科専門医)
この記事の要点
- 胃がんは早期に見つければ「お腹を切らずに胃カメラだけで治せる」時代になっています
- ただし初期はほぼ無症状。症状が出てから受診するのでは遅いことが多いです
- 最大のリスク因子はピロリ菌の持続感染。除菌しても胃がんリスクはゼロにはなりません
- 50歳以上は2年に1回の胃がん検診が国の推奨。ピロリ菌除菌後の方は個別の経過観察が必要です
はじめに ─ 「日本人の胃がん」のいま
胃がんは、長らく日本人のがんの代名詞でした。日本医師会の検診情報サイトによれば、2023年に胃がんで亡くなった方は男性25,325人、女性13,446人で、合わせて約3万9千人です(*1)。依然としてがん死亡の上位に位置しますが、かつては死亡数1位だった胃がんは、現在では男性で3位、女性で5位まで下がっており、診断・治療の進歩がはっきり数字に表れています(*1)。
ただし、これは「もう怖くない病気になった」という意味ではありません。私が日々の外来や内視鏡検査で実感しているのは、**「症状が出てから来院された方の胃がんは、すでに進行していることが多い」**という事実です。逆に、健康診断や人間ドックで偶然見つかった早期胃がんは、お腹を切らずに胃カメラ(内視鏡)だけで治療できることがほとんどです。
この記事では、消化器内科医として早期胃がんの内視鏡治療および進行胃がんの化学療法に長年携わってきた立場から、胃がんの初期症状・原因・最新の予防と検診の考え方を、できるだけわかりやすく解説します。
出典(*1): 日本医師会「知っておきたいがん検診:胃がんとは?」 https://www.med.or.jp/forest/gankenshin/type/stomach/what/
胃がんとは何か ─ 「粘膜の最も浅いところ」から始まる
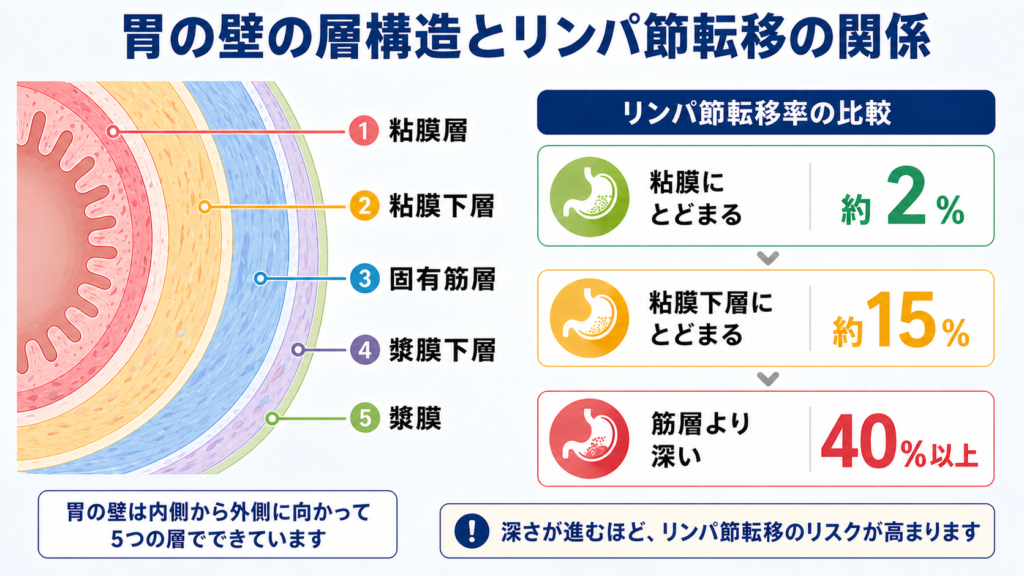
胃の壁は「バウムクーヘン構造」
胃の壁は、内側から 粘膜層 → 粘膜下層 → 固有筋層 → 漿膜下層 → 漿膜 という、バウムクーヘンのような層構造になっています。胃がんは、いちばん内側の 粘膜層 の細胞が異常に増殖することで生まれます。
なぜ早期発見が決定的に重要なのか ─ 「深さ」がリンパ節転移率を決める
胃がんは、進行とともに胃壁の深い層へ食い込み、やがてリンパ節や遠隔臓器(肝臓、肺、腹膜など)へ広がります。ここで重要なのは、「がんが胃壁のどの深さまで食い込んでいるか」によって、リンパ節転移の確率が大きく変わるという事実です。
国立がん研究センター中央病院の解説では、胃がんのリンパ節転移の頻度を以下のように示しています(*2)。
| がんの深さ | リンパ節転移の頻度 |
|---|---|
| 粘膜にとどまる場合 | 約2% |
| 粘膜下層にとどまる場合 | 約15% |
| 筋層より深くまで達する場合 | 40%以上 |
つまり、**「粘膜にとどまっているうちに見つけて切除する」**ことが、胃がん治療における最大のテーマになります。早期発見ができれば、後述する内視鏡治療(ESD)でお腹を切らずに治療できる可能性が高くなるのです。
出典(*2): 国立がん研究センター中央病院「胃がんについて」 https://www.ncc.go.jp/jp/ncch/clinic/gastric_surgery/080/index.html
ステージ分類のごく簡単な見取り図
詳細は日本胃癌学会の「胃癌取扱い規約」に基づきますが、患者さん向けにごく簡単に整理すると以下のようになります。
| ステージ | おおまかな状態 |
|---|---|
| ステージⅠ | 胃の粘膜〜浅い層にとどまっている、リンパ節転移なし〜ごく少数 |
| ステージⅡ | 胃壁のより深い層への浸潤、または近くのリンパ節転移あり |
| ステージⅢ | 胃壁を貫く深い浸潤、または多くのリンパ節への転移 |
| ステージⅣ | 肝臓・肺・腹膜など遠くの臓器への転移あり |
参考:国立がん研究センター「胃がん 治療」
https://ganjoho.jp/public/cancer/stomach/treatment.html
胃がんの初期症状 ─ 「症状で気づくのは難しい」が真実
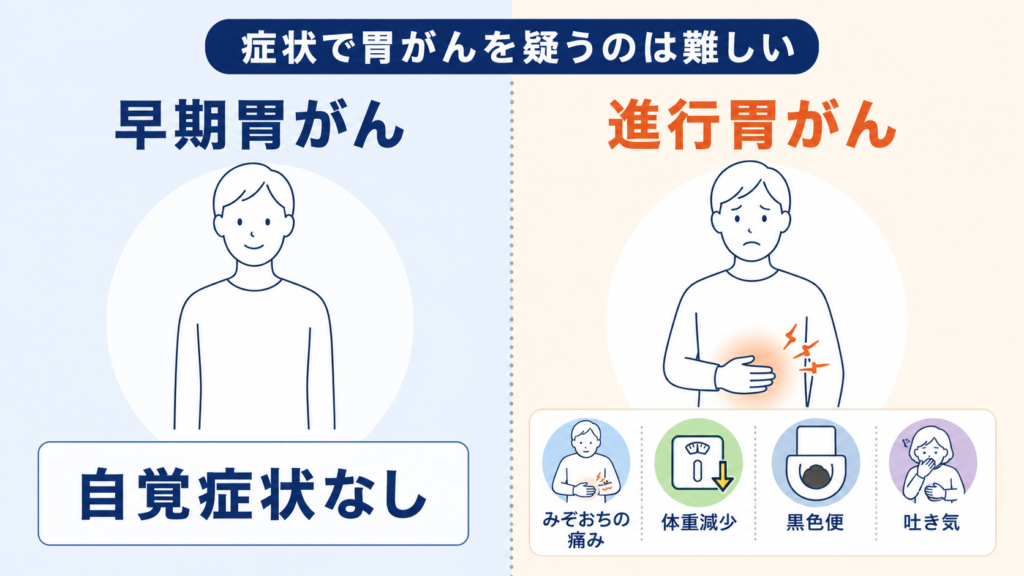
ここがこの記事でいちばんお伝えしたいポイントです。
早期胃がんは、ほぼ無症状
国立がん研究センターのがん検診情報には、はっきりとこう書かれています(*3)。
「検診は自覚症状がないうちに受けることが大事です。早期の胃がんは自覚症状がないことが少なくありません。」
私が内視鏡治療で扱う早期胃がんの多くも、患者さんに自覚症状がまったくありません。「健診のバリウム検査で引っかかった」「人間ドックの胃カメラで偶然見つかった」というケースが圧倒的多数です。
出典(*3): 国立がん研究センター「胃がん検診について」 https://ganjoho.jp/public/pre_scr/screening/stomach.html
出やすい症状と、それが意味すること
進行してくると、以下のような症状が出ることがあります。ただし、胃潰瘍・逆流性食道炎・機能性ディスペプシアなど、胃がん以外の病気でも同じ症状が出ます。症状から胃がんを推測するのはほぼ不可能で、最終的には胃カメラでの直接観察が必要です。
- みぞおちの痛み・もたれ・不快感
- 食欲不振
- 少量の食事ですぐ満腹になる(早期飽満感)
- 吐き気、嘔吐
- 原因不明の体重減少
- 貧血による疲れやすさ・動悸・息切れ
- 黒色便(タール便)── 胃からの出血を示唆します
- 食事がつかえる感じ(噴門部や幽門部のがんで通過障害が出た場合)
- 腹水でお腹が張る、皮膚や白目が黄色くなる(黄疸)── これらはかなり進行した段階の症状です
臨床現場からの実感: 「2か月前から胃の痛みがあった」「黒い便が出てから3週間我慢していた」という方が、検査をしてみるとすでに進行胃がんだった、というケースは決して珍しくありません。症状は早期発見の手がかりにはなりません。これが、検診の価値を理解していただきたい最大の理由です。
胃がんの原因とリスク因子
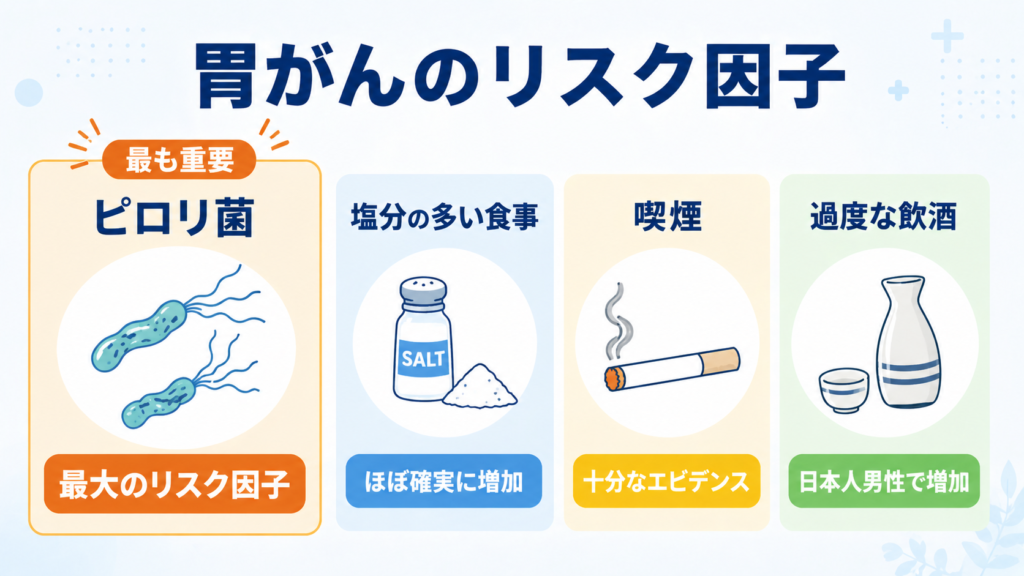
ピロリ菌(ヘリコバクター・ピロリ)感染が最大の原因
胃がんの最大のリスク因子は、ヘリコバクター・ピロリ菌の持続感染です。これは国立がん研究センターも公的に提言しています(*3)。
国立がん研究センターがん対策研究所では、胃がんの予防法のひとつとして「ピロリ菌感染の有無を知り、感染している場合は除菌を検討すること」を提言しています。
ピロリ菌は主に幼少期に経口感染して胃の粘膜に住みつき、その後何十年もかけて慢性胃炎 → 萎縮性胃炎 → 腸上皮化生 → 胃がん、という流れを引き起こすと考えられています(*4, *5)。日本での感染者数は約3500万人と推察されています(*6)。
出典(*4): 社会福祉法人 恩賜財団 済生会「ヘリコバクター・ピロリ菌感染とは」 https://www.saiseikai.or.jp/medical/disease/helicobacter_pylori_infection/
出典(*5): 慶應義塾大学病院 KOMPAS「ピロリ菌感染症」 https://kompas.hosp.keio.ac.jp/disease/000778/
出典(*6): 日本消化器内視鏡学会「ピロリ菌を除菌しましたが、その後胃カメラ検査を受ける必要がありますか?」
https://www.jges.net/citizen/faq/esophagus-stomach_06
食生活・生活習慣
国立がん研究センターのリスク評価では、以下が胃がんのリスクを高める要因として挙げられています。
- 塩分の高い食事:「塩分の多い食事を多くとることは、男女ともにほぼ確実に胃がんのリスクが増加する」とされています(*7)
- 喫煙:国際がん研究機関(IARC)は、喫煙が胃がんを含む多くのがんに対して発がん性があることに「十分なエビデンス」があると評価しています(*8)
- 過度な飲酒:日本人男性では、1日1合以上(エタノール換算23g以上)の飲酒で胃がん罹患リスクが有意に上昇すると報告されています(*9)
出典(*7): 国立がん研究センター「科学的根拠に基づくがん予防法」 https://ganjoho.jp/public/pre_scr/cause_prevention/evidence_based.html
出典(*8): 国立がん研究センター「がん予防法の提示 2024年8月19日改訂版」 https://epi.ncc.go.jp/can_prev/93/9507.html
出典(*9): 国立がん研究センター「日本人における飲酒と胃がんリスク」 https://epi.ncc.go.jp/can_prev/evaluation/8904.html
なお、野菜・果物の摂取については、健康的な食生活全般として推奨されますが、胃がんに対する明確な予防効果のエビデンスは限定的です。塩分制限・禁煙・節酒の方が、胃がん予防という観点ではより確立した対策と言えます。
遺伝・家族歴
近親者(親・きょうだい)に胃がんの方がいる場合、リスクがやや高くなることが知られています。極めてまれですが、**CDH1遺伝子変異による「遺伝性びまん性胃がん」**のような遺伝性疾患もあります。家族歴が濃厚な場合は、検診開始年齢を早めに、頻度も高めに設定することを主治医と相談してください。
胃がんの予防 ─ いま、何ができるか
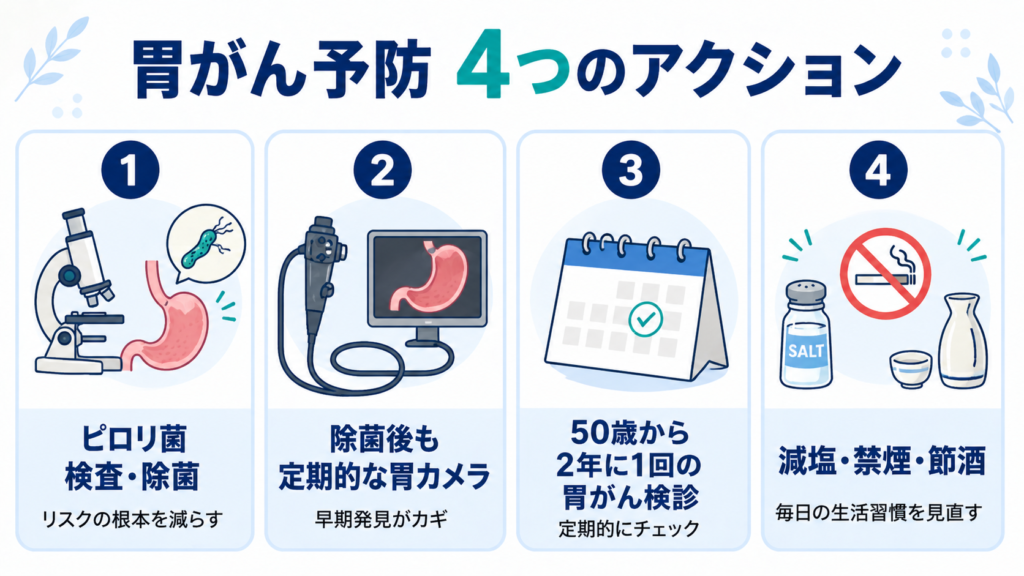
① ピロリ菌の検査と除菌
まずやるべきはこれです。一度も調べたことのない方は、ぜひ検査を。検査方法は以下のように複数あります。
- 内視鏡検査の際に粘膜を採取して調べる(迅速ウレアーゼ試験、培養、組織検査)
- 尿素呼気試験(息を集めて調べる)
- 便中抗原検査
- 血液・尿の抗体検査
保険適用での除菌には、内視鏡で「ピロリ菌感染胃炎」が確認されていることが条件です(*10)。健診の血液検査だけでピロリ陽性とわかった場合は、まず内視鏡を受けて感染胃炎の診断をつけてから、保険診療で除菌する流れになります。
出典(*10): 認定NPO法人 胃がん予知・診断・治療研究機構 Q&A
https://www.gastro-health-now.org/faq/
② 除菌後も検診は続ける(ここが最も誤解されているポイント)
これは私が外来でいちばん強調してお伝えしていることです。
ピロリ菌を除菌しても、胃がんのリスクはゼロにはなりません。
日本消化器内視鏡学会も、次のように明記しています(*6)。
「ピロリ菌の除菌により胃がんの発生や死亡率を減らす効果が期待される一方、除菌が成功して安心し、胃がん検診を受けなくなるケースがあり問題となっています。除菌が成功しても定期的な内視鏡(いわゆる胃カメラ検査)が必要で、特に萎縮性胃炎がある場合はより注意が必要です。」
除菌後の検診間隔について、**「全員一律に何年ごと」**という統一見解は現時点で確立していません。萎縮性胃炎の程度などによって、個別に決めるべきものです。当ブログ内の以下の記事で、除菌後検診の最新の考え方を詳しく解説しています。
▶ 関連記事:ピロリ菌を除菌した後も油断できない ― 「個別化された胃がん検診」の最前線
③ 国の指針に基づくがん検診を受ける
国立がん研究センターが推奨している胃がん検診は以下の通りです(*3)。
- 対象年齢:50歳以上
- 検診間隔:2年に1回
- 検査方法:胃部X線検査(バリウム)または胃内視鏡検査(胃カメラ)から選択
- ペプシノゲン検査・ピロリ抗体検査・ABC検査は、対策型検診としては推奨されていません(任意で受ける場合は内容を理解した上で)
なお、厚生労働省の指針では、当分の間、X線検査については40歳代も実施可、毎年実施も可とされています。
④ 食生活と生活習慣の見直し
- 塩分摂取を減らす(特に塩蔵食品)
- 禁煙
- 飲酒は適量に
- 適度な運動
胃がんが疑われたら ─ 診断と治療の流れ
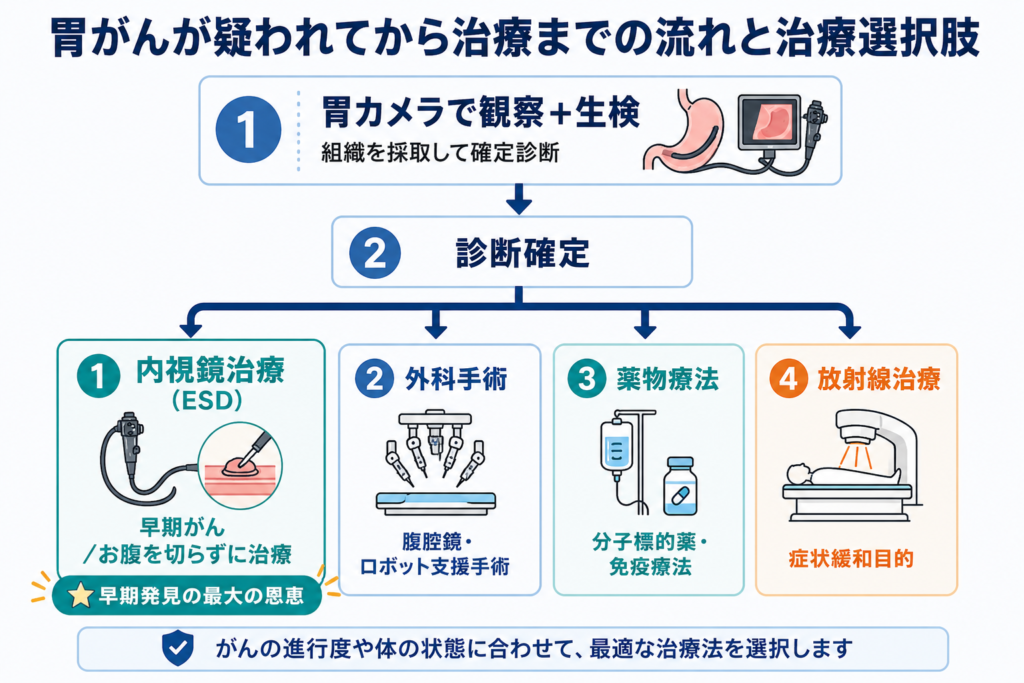
診断の中心は「胃カメラ」
胃カメラ(上部消化管内視鏡検査)は、胃の中を直接見るだけでなく、疑わしい部分から組織を採取(生検)して、病理学的に「がんかどうか」を確定診断できる、唯一の検査です。バリウム検査で異常があった場合も、最終確認は必ず胃カメラになります。
胃カメラ検査の流れ・苦痛軽減の工夫について詳しくは、こちらをご覧ください。
▶ 関連記事:胃カメラは本当に苦しい?消化器内科医が教える「楽に受けるコツ」と当日の流れ
治療の選択肢
ステージや患者さんの状態によって、以下から最適な治療が選ばれます。
1. 内視鏡治療(ESD:内視鏡的粘膜下層剥離術)
早期胃がんで、リンパ節転移のリスクがほぼないと判断される場合、お腹を切らずに胃カメラだけで治療できます。先ほど示した「粘膜にとどまるがんのリンパ節転移率は約2%」というデータが、この治療選択の根拠の一つです(*2)。これは消化器内科医として日々行っている手技で、入院期間も短く、胃を残せるのが最大の利点です。早期発見の最大の恩恵がここにあります。
2. 外科手術
がんが深い層まで及んでいる場合や、リンパ節転移のリスクが高い場合は、胃の一部または全部を切除し、周囲のリンパ節も一緒に取り除く手術が選択されます。腹腔鏡手術やロボット支援下手術も普及しています。
3. 薬物療法(抗がん剤・分子標的薬・免疫チェックポイント阻害薬)
進行・再発胃がんでは、薬物療法が中心となります。近年は HER2(ハーツー)陽性胃がん に対する抗HER2療法など、分子標的薬や免疫療法を組み合わせた個別化治療が大きく進歩しています。
▶ 関連記事:胃がんの治療、ここまで来ています ─ 「HER2(ハーツー)」って、なに?
4. 放射線治療
胃がん本体に対する根治的な放射線治療は一般的ではありませんが、出血コントロールや骨転移の痛み緩和などの目的で使用されることがあります。
5年生存率 ─ 早期発見の威力を数字で見る
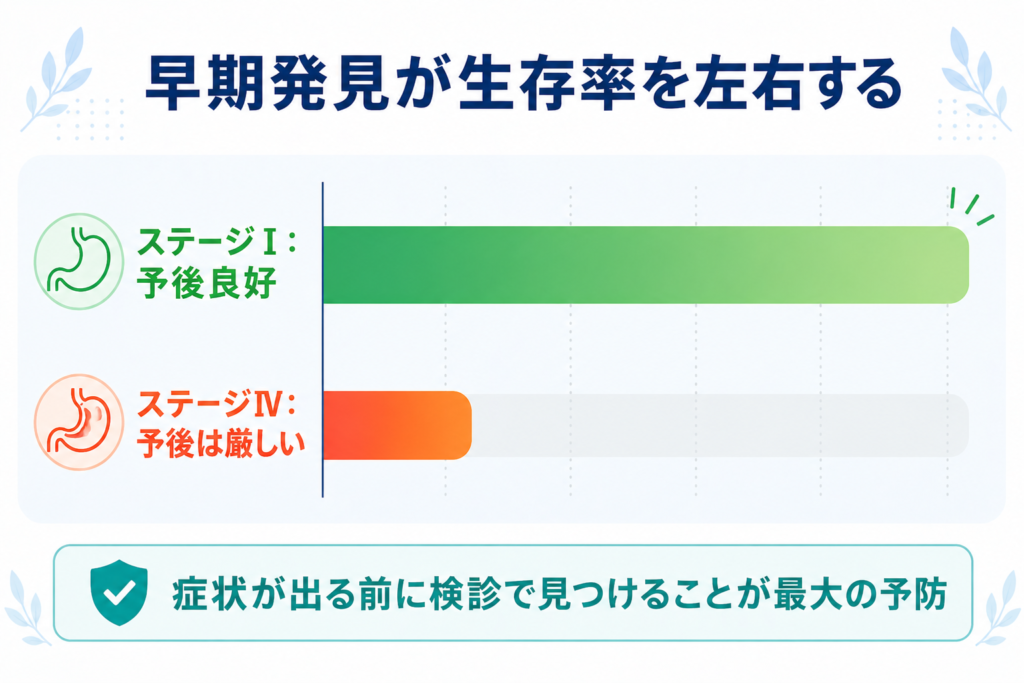
胃がんの5年生存率は、集計方法(地域がん登録か院内がん登録か、相対生存率か純生存率か)や対象期間によって幅があります。代表的な数値は以下の通りです。
- 院内がん登録(2010〜2011年診断例)の5年相対生存率:71.4%(*11)
- 拠点病院等での5年純生存率(2012〜2015年診断例):63.5%(*12)
いずれの集計でも、ステージⅠでは予後が極めて良好である一方、ステージⅣでは大幅に低下するという傾向ははっきりしています。「症状が出てから受診」ではなく「症状が出る前に検診で見つける」ことの価値を、これらの数字が物語っています。
出典(*11): GemMed「がん5年生存率、全体66.4%・胃71.4%…―国がん」(国立がん研究センター院内がん登録の集計を解説)
https://gemmed.ghc-j.com/?p=31376出典(*12): 国立がん研究センター「2012-2015年の4年間に診断されたがんの5年生存率を公表」
https://www.ncc.go.jp/jp/information/pr_release/2025/1119/index.html
最新の進行度別の5年生存率は、国立がん研究センターのがん情報サービスでご確認いただけます。 https://ganjoho.jp/reg_stat/statistics/stat/cancer/5_stomach.html
よくある質問(FAQ)
Q1. 親が胃がんだったのですが、私も胃がんになりやすいですか?
近親者に胃がんの方がいる場合、リスクは一般よりやや高くなることが知られています。ピロリ菌の家族内感染も背景にあることが多いため、まずご自身のピロリ菌感染の有無を確認し、感染があれば除菌を検討することをおすすめします。
Q2. ピロリ菌を除菌したので、もう胃カメラは不要ですよね?
いいえ、必要です。 日本消化器内視鏡学会も「除菌が成功しても定期的な内視鏡が必要」と明記しています(*6)。むしろ「自分は除菌したから安心」という思い込みで検診から離脱してしまうことが、現場では問題視されています。
Q3. バリウム検査と胃カメラ、どちらを選べばいいですか?
国の指針ではどちらでも対策型検診として認められています。精度の高さ(病変の発見・鑑別・組織採取まで一度にできる)という意味では胃カメラに分がありますが、苦痛・コスト・施設の体制との兼ね合いで選んでよい、というのが現時点の公式見解です。
Q4. 胃カメラは何歳から受けるべきですか?
国の対策型検診は50歳からですが、ピロリ菌感染がある/除菌歴がある/家族歴があるなどリスクが高い方は、40代やそれ以前から個別に受ける価値があります。主治医に相談してください。
Q5. 症状がないうちに検診を受ける意味は本当にあるのですか?
むしろ「症状がないうちに」受けることに最大の意味があります。早期胃がんはほぼ無症状で、症状が出てから見つかる胃がんは進行していることが多いためです。
まとめ
胃がんは、かつて日本人のがん死亡数の第1位でしたが、いま私たちは、ピロリ菌の除菌・検診による早期発見・内視鏡治療によって、これを克服できる時代に立っています。それでも年間約3万9千人の方が亡くなっているのは、**「症状が出てからの受診では遅いことが多い」「除菌後も検診は必要であることが十分に伝わっていない」**ためです。
専門医として、最後に強くお伝えしたいことを3つに絞ります。
- 一度はピロリ菌の検査を受けてください。陽性なら除菌を。
- 除菌しても、検診は卒業ではありません。あなたの胃の状態に合わせた間隔で内視鏡を続けてください。
- 「症状がない」は、検診を受けない理由にはなりません。むしろ理想的なタイミングです。
この記事が、あなたとあなたのご家族の胃の健康を守る一助になれば幸いです。
最後までお読みいただき、ありがとうございました。
主な参考資料(すべて一次情報源・公的機関)
- 日本医師会「知っておきたいがん検診:胃がんとは?」 https://www.med.or.jp/forest/gankenshin/type/stomach/what/
- 国立がん研究センター中央病院「胃がんについて」 https://www.ncc.go.jp/jp/ncch/clinic/gastric_surgery/080/index.html
- 国立がん研究センター「胃がん検診について」 https://ganjoho.jp/public/pre_scr/screening/stomach.html
- 国立がん研究センター「胃がん 治療」
https://ganjoho.jp/public/cancer/stomach/treatment.html - 国立がん研究センター「科学的根拠に基づくがん予防法」 https://ganjoho.jp/public/pre_scr/cause_prevention/evidence_based.html
- 国立がん研究センター「がん予防法の提示 2024年8月19日改訂版」 https://epi.ncc.go.jp/can_prev/93/9507.html
- 国立がん研究センター「日本人における飲酒と胃がんリスク」 https://epi.ncc.go.jp/can_prev/evaluation/8904.html
- 国立がん研究センター「がん統計:胃」 https://ganjoho.jp/reg_stat/statistics/stat/cancer/5_stomach.html
- 日本消化器内視鏡学会「ピロリ菌を除菌しましたが、その後胃カメラ検査を受ける必要がありますか?」
https://www.jges.net/citizen/faq/esophagus-stomach_06 - 社会福祉法人 恩賜財団 済生会「ヘリコバクター・ピロリ菌感染とは」 https://www.saiseikai.or.jp/medical/disease/helicobacter_pylori_infection/
- 慶應義塾大学病院 KOMPAS「ピロリ菌感染症」
https://kompas.hosp.keio.ac.jp/disease/000778/ - 認定NPO法人 胃がん予知・診断・治療研究機構 Q&A
https://www.gastro-health-now.org/faq/
※本記事は2026年4月時点の情報に基づき、消化器内科医ハシビローが執筆・監修しました。診断・治療は必ず主治医とご相談ください。






コメント