はじめに
健診で便潜血検査を受けるたびに、「この検査は本当に意味があるのか」「あてにならないという話を聞いたが大丈夫か」と感じたことはないでしょうか。
結論からお伝えします。便潜血検査は「意味のない検査」ではなく、国が推奨する科学的根拠の確立した大腸がん検診です。 ただし、すべてのがんを見逃さない万能の検査ではありません。
この記事では、消化器内科医として20年以上の臨床経験をふまえ、以下の点を順にお伝えします。
- 便潜血検査の最新の感度・特異度(2024年公開ガイドラインに基づく)
- 「あてにならない」と言われる理由
- それでも国が推奨する科学的根拠
- 検査の限界を補い、精度を最大限に活かすためのポイント
便潜血検査の「本当の姿」を知ることで、ご自身やご家族の検査結果を正しく受け止め、行動につなげていただければ幸いです。
結論:便潜血検査は「意味のある検査」──ただし限界を知って使うことが大切

便潜血検査は、国立がん研究センターが2024年11月に公開した最新の「有効性評価に基づく大腸がん検診ガイドライン」において、推奨グレードAとして位置づけられています(参考1)。
推奨グレードAとは、ガイドラインの中で最も強い推奨度であり、対策型検診(市区町村が行う住民検診)と任意型検診(人間ドックなど)の両方で実施が勧められています(参考1)。
つまり、「便潜血検査は意味ない」という言葉が一人歩きしている一方で、最新の科学的検証では死亡率減少効果が明確に確認された検査として国が推奨しているのです。
ただし、便潜血検査にも限界があります。次の章から、その精度と限界を一つずつ確認していきましょう。
便潜血検査の精度はどれくらい?最新ガイドラインの数値
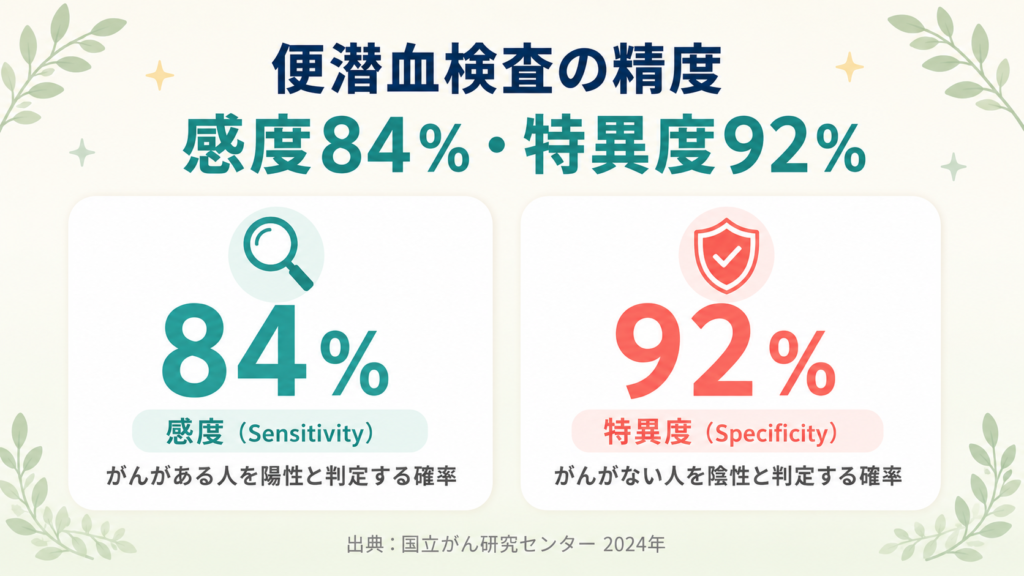
感度84%・特異度92%──2024年公開の最新データ
国立がん研究センターは2024年11月、最新の研究結果を統合し、**便潜血検査免疫法の感度を84%、特異度を92%**と算出しました(参考1)。
- 感度84%:大腸がんがある人が便潜血検査を受けたとき、陽性になる確率
- 特異度92%:大腸がんがない人が便潜血検査を受けたとき、陰性になる確率
これらの数値は、複数の研究結果を集約して算出された統合値です(参考1)。
2005年版から精度が大幅に向上した
便潜血検査の精度は、過去20年でかなり向上しています。
2005年に公開された旧ガイドラインでは、便潜血検査免疫法の感度は国内データで55.6〜92.9%、国外データで30〜87%と幅がありました(参考1)。それが2024年版では**統合感度84%**として明確化され、「現在国内外で使用されている免疫法の感度が大幅に向上した」と報告されています(参考1)。
「感度84%」が意味すること
ここから先は、上記の数値から導かれる医学的な解釈としてお読みください。
感度が84%ということは、大腸がんがある100人が検査を受けた場合、84人は陽性になりますが、残りの16人は陰性と判定されてしまう可能性があるということを意味します。これがいわゆる「偽陰性」と呼ばれる現象です。
特異度92%という数値は、大腸がんがない100人のうち、92人は正しく陰性と判定されますが、8人は陽性と判定されてしまう可能性があることを示します。これが「偽陽性」と呼ばれる現象です。
便潜血検査は、こうした「偽陰性」「偽陽性」が一定の割合で発生する検査である──この事実を知ることが、検査結果を正しく受け止める第一歩です。
なぜ「便潜血検査はあてにならない」と言われるのか

理由1:偽陰性が存在する
国立がん研究センターは、便潜血検査の不利益として「偽陰性(便潜血検査での大腸がんの見逃し、中間期がん)によるがん発見の遅れ」を明確に挙げています(参考3)。
つまり、「検査で陰性だったから大丈夫」と思っていても、実際には大腸がんが存在している可能性がゼロではないということです。
理由2:偽陽性も存在する
同じく、不利益として「偽陽性(本当は病変がないのに精密検査が必要と判定されること)による精神的苦痛および精密検査に伴う身体的苦痛・偶発症」も挙げられています(参考3)。
陽性と判定されて精密検査を受けたものの、結局がんではなかった、という経験をされた方は、「あてにならない検査だ」と感じやすいかもしれません。
理由3:大腸がんは毎日出血しているとは限らない
便潜血検査が「ときどき陽性、ときどき陰性」という結果を示す背景には、出血の性質があります。
国立がん研究センターのがん情報サービスでは、「大腸がんは毎日出血しているわけではありません」と明記されています(参考2)。
つまり、検査をしたタイミングがたまたま出血していない日であれば、がんがあっても陰性となってしまう可能性があるのです。これは医学的論理としても理にかなっています(推論:大腸がん由来の出血は持続性ではなく断続的なことが多いため)。
それでも便潜血検査が国に推奨される理由

ここまで限界をお伝えしてきましたが、それでも便潜血検査は国に強く推奨されています。その理由を見ていきましょう。
理由1:死亡率を減らす効果が確立されている
国立がん研究センターは、便潜血検査について「大腸がん死亡率減少効果を示す十分な証拠がある」と評価しています(参考3)。
具体的には、わが国で広く用いられている免疫法について、症例対照研究によって「1日法による検診を毎年受診することで大腸がん死亡が60%減る」ことが報告されています(参考3)。
これは、検査自体は完璧ではなくても、定期的に受け続けることで大腸がんで命を落とす確率を大きく下げられるということを意味します。
理由2:簡便・安全・低コストで受けられる
便潜血検査の最大の利点として、国立がん研究センターは以下を挙げています(参考3)。
- 検査自体に偶発症(副作用や事故)がない
- 検査前の食事制限や内服薬の制限が不要(免疫法の場合)
大腸内視鏡検査と異なり、下剤を飲む必要も、検査による穿孔(腸に穴があく)リスクもありません。気軽に受けられて、なおかつ命を守る効果がある──これが便潜血検査の大きな価値です。
理由3:1万人検診時の大腸がん検出数
最新ガイドラインでは、1万人を対象に大腸がん検診を行った場合の大腸がん検出数も示されています(参考1)。
- 便潜血検査免疫法:24名検出
- 便潜血検査化学法(旧式):14名検出
免疫法は、旧式の化学法と比べて1万人あたり10名多くの大腸がんを発見できることが確認されています(参考1)。
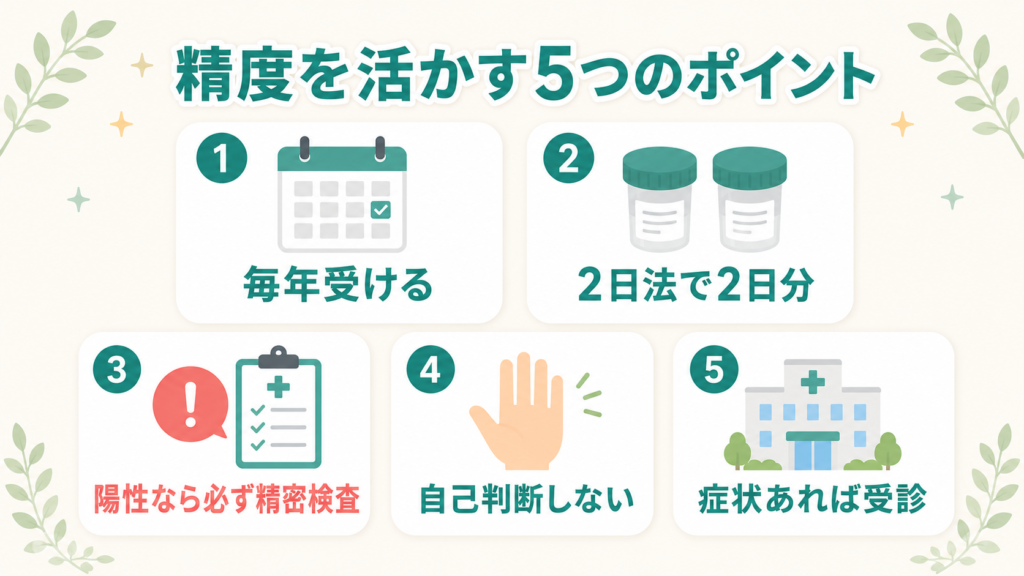
便潜血検査の精度を最大限に活かす5つのポイント【消化器内科医の視点】
ここからは、限界を踏まえた上で便潜血検査を最大限に活かすための実践的なポイントを、消化器内科医の立場からお伝えします。
ポイント1:毎年定期的に受ける
国立がん研究センターのがん情報サービスでは、「40歳から、1年に1度定期的に受診してください」と明確に推奨されています(参考2)。
最新ガイドラインでは、検診間隔を1年から2年にすることも可能とされていますが(参考1)、現場の感覚としては、毎年の受診が安心感につながると考えています。1回の検査で見逃しがあっても、翌年の検査で発見できる可能性が高まるためです。
ポイント2:2日法できちんと2日分採取する
国立がん研究センターのがん情報サービスでは、便潜血検査として「2日分の便を採取し、便に混じった血液を検出する検査」と説明されています(参考2)。
最新ガイドラインでは、採便回数は1回法でも2回法でも可能とされています(参考1)。しかし、ガイドラインでも「1日分でも便潜血検査陽性となったら精密検査を受ける必要があります」と明記されており(参考2)、検出のチャンスを増やすという意味で、2日法を採用している場合は2日分きちんと採取することが大切です。
ポイント3:陽性が出たら必ず精密検査を受ける
これが最も重要なポイントです。国立がん研究センターは、要精密検査と判定された場合について以下のように明確に指示しています(参考2)。
- 「がんの疑いあり(要精密検査)」と判定された場合は、必ず精密検査を受けてください
- 1日分でも便潜血検査陽性となったら精密検査を受ける必要があります
- 便潜血検査をもう一度受けることは精密検査の代わりになりません
便潜血検査が「あてにならない」と感じてしまう最大の理由は、陽性が出ても精密検査を受けずに放置するケースだと、私は臨床現場で感じています。検査の精度を活かすかどうかは、陽性後の行動にかかっているのです。
ポイント4:痔があっても自己判断しない
「自分は痔があるから、便潜血が陽性なのは出血のせいだ」と自己判断する方が少なくありません。
しかし、国立がん研究センターのがん情報サービスでは「もともと痔がある場合でも、痔が原因で出血しているのか、あるいは大腸がんやポリープのために出血しているのかは精密検査をしないと分かりません」と明確に注意喚起されています(参考2)。
痔があっても、陽性が出たら精密検査を受けることが鉄則です。
ポイント5:症状があれば「検診」ではなく「医療機関」を受診する
最後に、検診と診療の違いをお伝えします。
国立がん研究センターのがん情報サービスは、「血便、腹痛、便の性状や排便の回数が変化したなどの症状がある場合には、検診ではなく、すぐに医療機関を受診してください」と明記しています(参考2)。
便潜血検査は「自覚症状のない人に対するスクリーニング検査」です。すでに症状がある場合は、検診を待たずに消化器内科などを受診し、直接診察を受けることが必要です。
それでも不安な人へ:便潜血検査の限界を補う選択肢

便潜血検査の精度は十分に高いものの、感度84%・特異度92%という数値が「不十分」と感じる方もいるでしょう。そうした場合の選択肢を整理します。
選択肢1:自費で精度の高いキットを選ぶ
市販されている便潜血キットには、精度や採便回数の異なる複数の製品があります。自費で購入できるキットの中には、検診で使われるものと同等以上の精度を持つものもあります。
▶ 詳しい比較は別記事「[便潜血キット 自費 比較 医師おすすめ]」をご参照ください(※リンクは記事公開後に追加)
選択肢2:大腸内視鏡検査を直接受ける
大腸内視鏡検査は、便潜血検査陽性者への精密検査として用いられているほか、人間ドックなどの任意型検診としても受けることができます(参考1)。
最新ガイドラインでは、全大腸内視鏡検査について「便潜血検査陽性者への精密検査や内視鏡治療における重要性に関しては、決して揺るがないものです」と明記されています(参考1)。
検診方法として全大腸内視鏡検査を直接受けるかどうかについては、最新ガイドラインでは推奨グレードCとされており(参考1)、医師と相談しながら個人の判断で選ぶ位置づけになっています。
よくある質問

Q1. 毎年陰性なら本当に大丈夫ですか?
便潜血検査の感度は84%ですので、陰性だからといって100%大腸がんがないとは言い切れません(参考1)。ただし、毎年定期的に受診することで死亡率減少効果が確認されています(参考3)ので、継続的な受診が最大の安心材料となります。
血便、腹痛、便の変化などの症状がある場合は、陰性であっても医療機関を受診してください(参考2)。
Q2. 1日目陽性、2日目陰性ならどう判断すればいいですか?
国立がん研究センターのがん情報サービスでは、「1日分でも便潜血検査陽性となったら精密検査を受ける必要があります」と明記されています(参考2)。
大腸がんは毎日出血しているとは限らない(参考2)ため、たとえ2日目が陰性でも、1日目の陽性結果は無視できません。精密検査(大腸内視鏡検査)の受診をご検討ください。
Q3. 直近の大腸内視鏡で異常なしだったのに、便潜血が陽性となりました。どうすれば?
国立がん研究センターのがん情報サービスでは、この点について「直近の大腸内視鏡検査で異常がなく、その後の便潜血検査で陽性だった場合に、再度精密検査(大腸内視鏡検査)を受ける必要があるかについてはまだ国として方針が決まっていません」と説明されています(参考2)。
「精密検査を受診するか迷っている場合は、前回大腸内視鏡検査を受けた際の担当医とご相談ください」と推奨されています(参考2)ので、自己判断せず、前回の担当医に相談することをお勧めします。
まとめ:便潜血検査は「限界を知って活用する」のが正解

最後に、この記事の要点を整理します。
- 便潜血検査は最新ガイドラインで推奨グレードA──国が最も強く推奨する大腸がん検診です(参考1)
- **感度84%・特異度92%**と、過去20年で精度が大幅に向上しています(参考1)
- 偽陰性・偽陽性は存在するが、毎年定期的に受診することで大腸がん死亡を60%減らす効果が確認されています(参考3)
- 「あてにならない」と感じる多くのケースは、陽性後に精密検査を受けないことが原因
- 便潜血検査陽性が出たら、たとえ1日分だけでも、痔があっても、必ず精密検査を受けることが何より重要(参考2)
便潜血検査は、簡便・安全・低コストで受けられて、かつ命を守る効果が確立された検査です。「意味ない」「あてにならない」と決めつける前に、その本当の精度と正しい使い方を知っていただければと思います。
ご自身やご家族の健診結果を、もう一度見直してみませんか。
<a id=”ref1″></a>
参考文献
- 国立がん研究センター プレスリリース「科学的根拠に基づくわが国の大腸がん検診を提言『有効性評価に基づく大腸がん検診ガイドライン』2024年度版公開」(2024年11月27日) https://www.ncc.go.jp/jp/information/pr_release/2024/1127/index.html
<a id=”ref2″></a>
- 国立がん研究センター がん情報サービス「大腸がん検診について」(一般の方向け、2024年9月20日更新) https://ganjoho.jp/public/pre_scr/screening/colon.html
<a id=”ref3″></a>
- 国立がん研究センター がん情報サービス「大腸がん検診」(医療関係者向け) https://ganjoho.jp/med_pro/cancer_control/screening/screening_colon.html
本記事は2026年5月時点で実在し公開されている上記の公的機関の資料に基づいて執筆しています。医学的な解釈・推論にあたる箇所は、その旨を本文中に明示しています。
本記事は一般的な情報提供を目的としたものであり、個別の症状や検査結果に対する診断・治療方針の決定は、必ず主治医の判断に従ってください。







コメント