「大腸カメラの鎮静剤、効かなかったらどうしよう」――そう思って検索された方は、たぶん検査の予約が近づいてきて、夜にスマホで「大腸カメラ 鎮静剤 効かない」と打ち込んでいるのではないでしょうか。
結論から先にお伝えすると、鎮静剤が「効かなかった」と感じるケースは確かに存在します。ただし、その多くは原因が体質や生活習慣にあり、事前にわかっていれば医師の側で対処できる範囲のものです。検査が途中で止まってしまうほど深刻なケースは、私の外来感覚ではむしろまれです。
この記事では、消化器内科を専門とする立場から、効きにくい人の 5つの特徴、当日の対処、あなた自身ができる準備を、やさしい言葉で整理します。
「鎮静剤が効かない」とはどういう状態か
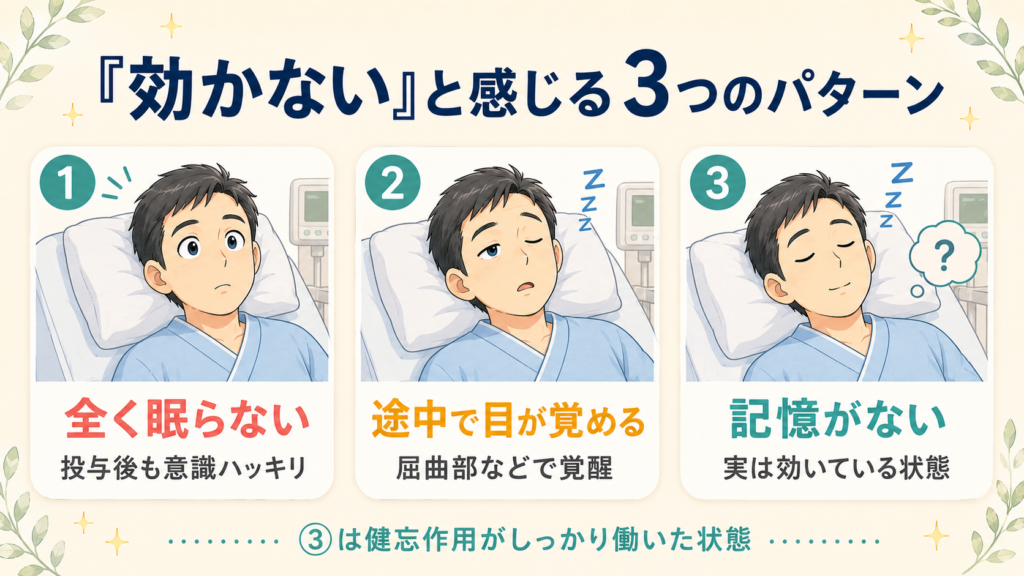
患者さんが「鎮静剤が効かなかった」と言うとき、実は 3つの異なる状況 が混ざっています。
| パターン | 内容 | 医学的な扱い |
|---|---|---|
| ① 全く眠らなかった | 投与後も意識がはっきり、検査中ずっと起きていた | 真の意味で効きにくい体質・状況 |
| ② 途中で目が覚めた | 最初は眠ったが、屈曲部・盲腸到達時などで覚醒 | 鎮静の深さが足りない/検査刺激が強い |
| ③ 記憶は飛んでいるが「痛かった」と言う | 検査中の記憶はないが、後で「つらかった気がする」 | 健忘作用は効いており、医学的には「効いていた」 |
このうち、世間で「効かなかった」と語られるのはほとんどが①と②です。③は実は 健忘作用(ミダゾラムなどベンゾジアゼピン系薬剤の特徴)がしっかり働いている状態で、医学的には「失敗」ではありません。
ハシビロー先生(心の声)
検査後に「全然眠れませんでした」と言う患者さんでも、ご家族から「ぐっすり寝てましたよ」と聞かされて驚かれることがあります。記憶と意識は別物なのです。
鎮静剤が効きにくい人の5つの特徴
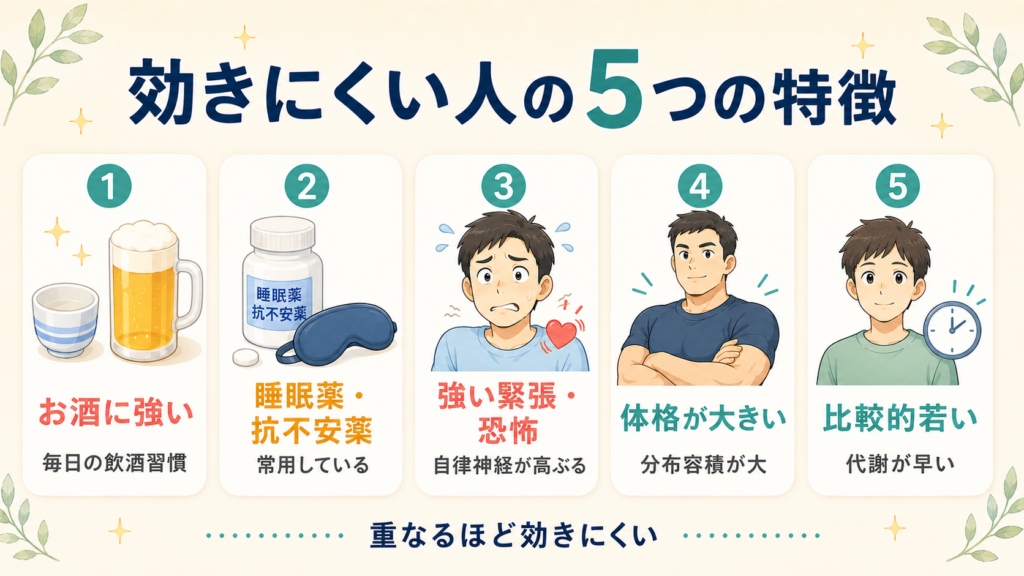
私が外来で問診をするとき、必ず確認している項目です。
① お酒を毎日のように飲む/お酒に強い
よく挙げられる要因のひとつです。アルコールもベンゾジアゼピン系(ミダゾラム)も、最終的に脳の GABA-A受容体 という同じ作用点に働きます。長期にわたる多量飲酒の方では、この受容体に 交叉耐性が生じている場合があり、通常量のミダゾラムでは十分な鎮静が得られにくくなることがあります。
② 抗不安薬・睡眠薬を常用している
ベンゾジアゼピン系の睡眠薬・抗不安薬(デパス、レンドルミンなど)を日常的に使っている方は、同系統の薬への耐性 ができており、検査時の量では効きにくい傾向があります。
ハシビロー先生(心の声)
「抗不安薬なんて飲んでない」と思っていても、内科で出された薬の中に類似薬が混じっていることもあります。お薬手帳をそのままお見せいただくのが一番確実です。
③ 強い緊張・恐怖心がある
意外と見落とされがちなのがこれ。「眠っている間に終わらせたい」と願って鎮静を希望されているのに、いざ投与してみると入眠に時間がかかる――そんな患者さんが一定数いらっしゃいます。本人の意思では「寝たい」のですが、身体のほうは恐怖・不安によって交感神経が高ぶり、薬による中枢抑制を打ち消してしまうのです。薬の量の問題というより、自律神経のせめぎ合いで結果的に効きが浅くなっている状態だと考えられます。
④ 体格が大きい
体重がしっかりある方は、薬剤の 分布容積 が大きくなるため、同じ投与量でも血中濃度が上がりにくく、効きが弱く感じられることがあります。
⑤ 比較的若い方
若い世代の方では薬剤の代謝・排泄が早く、効果の持続が短く感じられることがあります。ただし、若年であること自体が決定的な因子というよりは、他の要因と重なるときに目立つ、という性質のものです。
これらは 単独では決定的ではない ものの、重なれば重なるほど効きにくくなる とお考えください。「毎日お酒を飲み、デパスも使い、検査が怖くて緊張している」方は3つ重なっているので、当日の対処が必要になる可能性が高まります。
「効かなかった」体験談から見えてくる共通パターン

外来で「前回の検査で全然眠れなかった」と言う方の背景は、だいたい以下の3パターンに分類されます(私の臨床的印象であり、統計データではありません)。
ケースA:50代男性・毎晩晩酌3合 最初の鎮静剤投与後も会話ができる状態。挿入時に十分な鎮静が得られず、追加投与でようやく入眠。飲酒習慣が背景にあった典型例でした。
そのほか、抗不安薬を5年継続している40代女性が屈曲部で覚醒したケース、前回の検査でつらかった記憶があり、検査前から脈が速かった60代女性が緊張で入眠しなかったケースなど、上の「5つの特徴」のいずれかに該当する方がほとんどです。
ハシビロー先生(心の声)
逆に言えば、事前の問診で予測できる範囲が大きいということ。気になる項目があれば、検査前に必ず医師に伝えてください。
当日、医師は何をするか
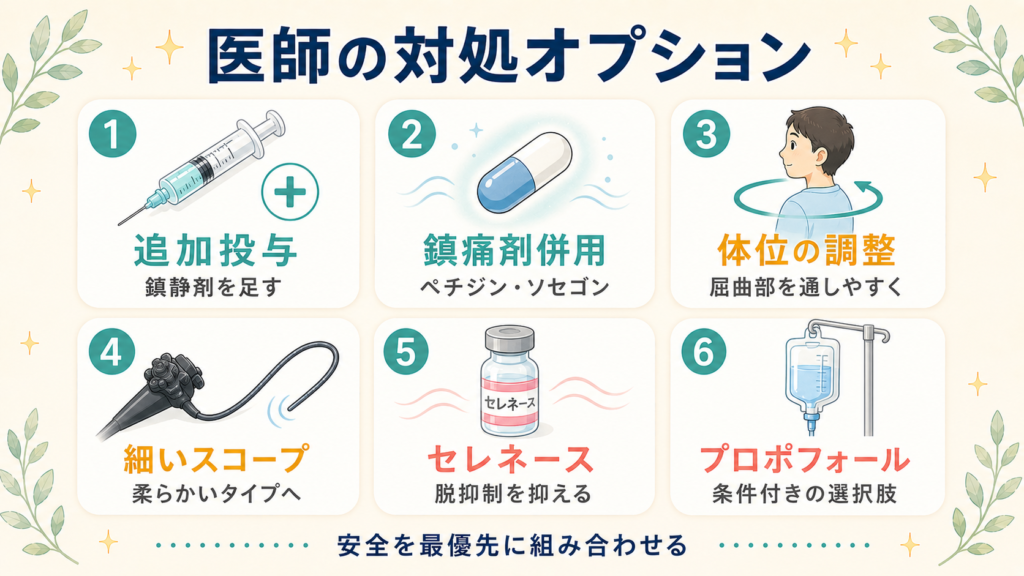
「もし効かなかったら、検査はどうなるの?」という不安にお答えします。実際には、医師は患者さんの状況に応じて、以下のような対応を組み合わせて取ります。
| 対応 | 内容 | 患者さんの体感 |
|---|---|---|
| 1 | 鎮静剤の 追加投与 | 数分以内にもう一度眠気がくる |
| 2 | 鎮痛剤の併用(ペチジン・ソセゴンなど) | 痛みが軽くなる |
| 3 | 体位の調整 | 屈曲部が通りやすくなり、刺激が減る |
| 4 | 細くて柔らかいスコープへの変更 | 挿入時の痛みが軽減する |
| 5 | 脱抑制が出た場合:セレネース併用 | 多弁・興奮が落ち着く |
| 6 | プロポフォールの使用(条件あり) | 脱抑制が起こらず、より深い鎮静 |
| 7 | 一時中断・他院への紹介・後日再検討 | 安全のための判断 |
鎮痛剤の選択:ペチジンとソセゴン
検査時に併用される鎮痛剤として代表的なのは、ペチジンとソセゴン(ペンタゾシン)の2つです。
- ペチジンは麻薬に指定されている薬で、保管や記録の管理が厳しく定められています
- ソセゴンは非麻薬性の鎮痛薬で、医療機関側としては比較的使いやすいという利点があります
ただし、痩せ型の女性にソセゴンを使用した場合、検査後もしばらく悪心・嘔吐が続くケースを時々経験します。患者さんの体格・背景によって、どちらを選ぶかが判断されます。
脱抑制(多弁・興奮)と、その対処
ベンゾジアゼピン系薬剤では、脱抑制と呼ばれる現象が起こることがあります。寝るどころか多弁・興奮・落ち着きのなさが前面に出てしまう状態で、普段からアルコール摂取量が多い中年男性でしばしば経験されます。
このような場合、セレネース(ハロペリドール)の少量併用で脱抑制が抑えられることがあります。
プロポフォールという、もう一段上の選択肢
セレネースでも脱抑制を抑えきれない場合の最終手段として、プロポフォールという麻酔薬があります。ベンゾジアゼピン系とは作用機序が異なり、プロポフォールでは脱抑制が起こる可能性は皆無です。
ただし、すべての施設で常に選べるわけではありません。
- 麻酔を担当する専属医の同席が必要で、内視鏡医一人では使えない
- 施設として内視鏡室での使用を禁止している施設も少なくない
このような制約があるため、プロポフォールを希望する場合は、事前に施設側の体制を確認してください。
どうしても挿入困難な場合は「他院紹介」という選択肢も
鎮静を含めたあらゆる対処を尽くしても挿入が難しいケースは、確かに存在します。その場合は、他院(内視鏡の挿入に長けた先生がいる施設)に紹介するという選択肢も検討されます。「中断=諦め」ではなく「より適した場所で仕切り直す」という前向きな選択です。
フルマゼニル:効きすぎへの安全装置
最後に、もう一つ知っておいていただきたい薬があります。フルマゼニルという、ベンゾジアゼピン系の拮抗薬(効果を打ち消す薬) です。これは「効かなかったとき」に使うのではなく、効きすぎて呼吸が浅くなったときに使う、いわば「逆方向」の薬です。
つまり 効きすぎることへの安全装置が用意されているからこそ、十分な鎮静を選択しやすい という構造になっています。
事前にあなたができること:医師に伝えるべき7項目

「効かない」を防ぐために、検査前の問診で、以下の7項目を 正直に 伝えてください。
- 飲酒量と頻度(毎日/週○回/○合)
- 常用している薬(睡眠薬・抗不安薬・鎮痛剤・精神科系の薬は特に)
- 過去の麻酔・鎮静の経験
- 過去の検査で「効かなかった」体験の有無
- 既往症(特に肝臓・腎臓・呼吸器・心臓)
- アレルギー歴
- 検査への不安レベル(「とても怖い」と言って構いません)
ハシビロー先生(心の声)
お酒の量を少なめに申告される方がいらっしゃいますが、正直に伝えていただかないと、適切な薬の量を決められません。怒ったりしませんので、ありのままで大丈夫です。
特に 2と4 はきわめて重要です。「実はデパスを長年飲んでいる」「前回別の病院で全然眠れなかった」という情報があれば、最初から多めに見積もる、別の薬剤を選ぶなど、当日の判断が変わります。
「途中で起きる」「中断される」のリアル
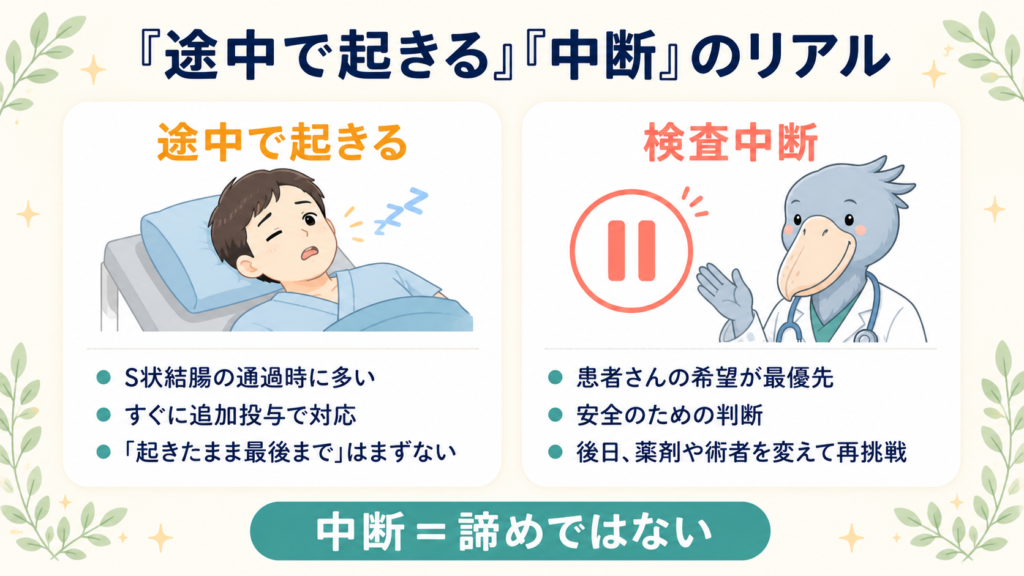
不安の核心はここではないでしょうか。
検査中に意識が戻ること自体は、ときどき起こります。特にS状結腸や横行結腸の通過時で刺激が強くなったときに、覚醒される方がいます。ただし覚醒したらすぐに追加投与・鎮痛剤併用・体位変更などで対応するため、「目が覚めたまま最後まで」になることは、現代の内視鏡室ではまずありません(鎮静なしを選択した方を除く)。
検査中断は、患者さんの希望か、医学的に安全が確保できないと判断した場合のみ。「効かないから中断」ではなく「安全のための判断」です。中断された場合は、後日、薬剤や術者を変えて再挑戦するのが一般的です。
よくある質問(FAQ)
Q1. 鎮静剤が効かない人の割合はどのくらい?
A. 明確な日本の統計は公表されていません。「鎮静が不十分だった」と判断される割合は文献ごとに大きく異なり、また定義や評価方法が施設ごとに異なるため、一概には言えません。個人差が非常に大きい とお考えください。
Q2. お酒に強い人は本当に効きにくい?
A. 傾向としては事実です。アルコールもベンゾジアゼピン系(ミダゾラム)も、最終的に脳のGABA-A受容体に作用するため、長期にわたる多量飲酒の方では交叉耐性が生じ、鎮静剤が効きにくくなることがあります。ただし「お酒に強い=必ず効かない」ではなく、あくまで 効きにくくなる素因のひとつ。事前にお伝えいただければ、初回投与量から調整します。
Q3. 前回「効かなかった」経験があると、次回は事前に多めに使ってもらえる?
A. はい、多くの場合そうします。前回の経験は最高の問診情報です。「前回○○病院で全く眠れなかった」「途中で目が覚めて痛かった」と具体的に伝えていただければ、当日の判断に直結します。
まとめ:不安の正体を見極めれば、検査の意義が見えてくる
「鎮静剤が効かなかったらどうしよう」という不安は、実体のないモヤモヤだと余計に大きく感じるものです。今日お伝えした内容をまとめると、
- 「効かない」と感じる現象には3つのパターンがあり、ほとんどは医学的に対処可能
- 効きにくい体質には5つの典型があり、事前に予測できる
- 当日は追加投与・拮抗薬・体位調整など複数の対処手段がある
- あなたが事前にできることは、正直に7項目を伝えること
――この4点に集約されます。
そして、ここからが本当に大切なのですが――。
そもそも大腸カメラを受けようと思ったきっかけは、便潜血が陽性だった/血便があったといった「身体からのサイン」や、家族が大腸がんになったといった「気がかりなご家族の病歴」など、何かしらの理由があったのではないでしょうか。鎮静剤の不安にとらわれて検査を後回しにすると、本来見つけたかったものから目を逸らすこと になってしまいます。
特に 便潜血検査が陽性 だった方は、「精密検査としての大腸カメラ」を受けることが何より大切です。下剤の選び方・痛みを減らすコツ・当日の流れまで含めて、準備段階から検査後まで を一通り解説した記事を別に用意しています。あわせてどうぞ。
➡️ 便潜血陽性で怖い?大腸カメラの痛くない受け方と下剤の選び方を消化器内科医が解説
鎮静剤の心配は、適切な医師と適切な準備があればコントロールできます。怖さに飲まれるのではなく、不安の中身を一つひとつ整理して、一緒に対策していきましょう。
監修者プロフィール
消化器病学会専門医・内視鏡学会専門医・総合内科専門医(卒後20年以上)。市中病院の消化器内科で内視鏡業務に従事。本ブログ「ハシビローの消化器ブログ」では、外来で実際に質問されることの多いテーマを中心に、医学的根拠に基づいた解説を続けている。
参考情報
- MSDマニュアル プロフェッショナル版「鎮静薬」(アルコールとGABA-A受容体作用薬の交差耐性に関する記述)
- 脳科学辞典「GABA受容体」(ベンゾジアゼピンとアルコールのGABA-A受容体への作用)
- 日本麻酔科学会「麻酔薬および麻酔関連薬使用ガイドライン第4版」(ミダゾラムの薬理作用機序、フルマゼニルの使用適応)
- 日本消化器内視鏡学会「内視鏡診療における鎮静に関するガイドライン(第2版)」(経肛門的内視鏡でのミダゾラム使用提案、拮抗薬の使用について)
- 各種薬剤添付文書(ミダゾラム、フルマゼニル)
※この記事は一般的な情報提供を目的としたものであり、個別の診断・治療を代替するものではありません。実際の検査については、必ず担当医にご相談ください。



コメント