はじめに
潰瘍性大腸炎(UC)と診断されたとき、多くの方が最初に悩むのが「何を食べたらいいのか」です。「腸の病気だから、食事に気をつけないと悪化するのでは」「絶対NGの食材リストはあるのか」と不安になるのは当然のことです。
結論からお伝えします。潰瘍性大腸炎に「絶対NGリスト」は存在しません。 大切なのは、活動期と寛解期でアプローチを変え、「自分の体と相談しながら」食事を考えることです。
この記事では、消化器内科医として20年以上の臨床経験をふまえ、以下の点を順にお伝えします。
- 潰瘍性大腸炎の基本(食事を考える前に知っておくべきこと)
- 活動期の食事──消化に優しい食事を意識
- 寛解期の食事──厳しい制限は不要
- アルコールとの付き合い方
- 食材別のよくある質問
- 食事より重要な「3つのポイント」
「食事を恐れずに、でも体の声に耳を傾ける」──そんな付き合い方のヒントになれば幸いです。
結論:潰瘍性大腸炎には「絶対NGリスト」はない──大切なのは病期に応じた工夫

最初に、消化器内科医として最も伝えたいことをお伝えします。
日本消化器病学会の「炎症性腸疾患(IBD)診療ガイドライン2020 改訂第2版」のBQ 1-18「IBD治療における栄養療法の有用性と注意点は?」では、UCの食事療法について明確な指針が示されています(参考4)。具体的には、**「UCに対する経腸栄養療法、中心静脈栄養などの栄養療法単独での寛解導入効果は明らかではなく、薬物療法や血球成分除去療法(CAP)を主体とすべきであり、安易に食事制限を強いるべきではない」**と記載されています(参考4)。
さらに、寛解期についても「UCではCDと異なり、食事療法や在宅栄養療法の有効性に関するエビデンスは存在しない」「特に寛解期においては安易に不必要な食事制限を行って、栄養維持を妨げたり、QOLを損なったりすべきでない」と明記されています(参考4)。
つまり、食事だけで潰瘍性大腸炎を良くすることは難しく、また過度な食事制限はかえって患者さんのQOL(生活の質)を下げることがあるのです。
それでも食事には「活動期」と「寛解期」で意識すべきポイントがあります。この記事では、その違いを順番に整理していきます。
そもそも潰瘍性大腸炎とは──食事を考える前に知っておきたい基本

指定難病97、日本に約31.7万人の患者さん
潰瘍性大腸炎は、難病情報センターの情報によると、**「主として粘膜を侵し、びらんや潰瘍を形成する原因不明の大腸のびまん性非特異性炎症」**と定義されています(参考1)。
国の指定難病(指定難病97)に登録されており、東邦大学・杏林大学・大阪公立大学の研究グループが実施した2023年全国疫学調査によると、日本国内の有病者数は約31.7万人と推計されています(参考5)。この数字は、2015年の調査結果(約22.0万人)と比べて、8年間で約1.4倍に増加しています(参考5)。
つまり、潰瘍性大腸炎は決して「他人事」ではなく、身近にいてもおかしくない病気と言えます。
活動期と寛解期を繰り返す病気
潰瘍性大腸炎の最大の特徴は、症状の強い「活動期」と症状の落ち着く「寛解期」を繰り返すことです(参考1)。
令和7年度改訂版(2026年3月改訂)の診断基準では、両者は以下のように定義されています(参考3)。
- 活動期:血便を訴え、内視鏡的に血管透見像の消失、易出血性、びらん、または潰瘍などを認める状態
- 寛解期:血便が消失し、内視鏡的には活動期の所見が消失し、血管透見像が出現した状態
つまり、活動期は腸の炎症が強く症状が出ている時期、寛解期は炎症が落ち着いて症状が消失している時期です。食事のアプローチも、この病期に応じて変える必要があるのです。
食事は「治療の主役」ではない──薬物療法が中心
これは多くの患者さんが意外に感じる点かもしれませんが、潰瘍性大腸炎の治療の中心は薬物療法です。
令和7年度改訂版の治療指針では、軽症および中等症例には5-ASA製剤(メサラジン)、無効例や重症例では副腎皮質ステロイド薬で寛解導入を行うとされています(参考3)。寛解維持には5-ASA製剤や免疫調節薬、難治例には生物学的製剤やJAK阻害薬など、複数の選択肢が示されています(参考3)。
食事はあくまで**「薬物療法を支える生活の土台」**であって、薬の代わりにはなりません。この基本を踏まえた上で、各病期での食事のポイントを見ていきましょう。
活動期の食事──消化に優しい食事を意識

活動期は腸に炎症があり、下痢や血便、腹痛などの症状が出ている時期です。この時期は、腸への刺激を最小限にする食事を心がけることが大切です。
以下は、消化器内科医としての臨床的見解と、複数の医療機関の食事指導の一般的な考え方を組み合わせたアドバイスです。実際の食事内容は、必ず主治医や管理栄養士と相談してください。
推奨される食材:低脂肪・低残渣・消化が良いもの
活動期に望ましいとされる食事の基本方針は次の通りです。
- 低脂肪:脂肪は消化に時間がかかり腸への負担になりやすい
- 低残渣(食物繊維が少ない):腸の炎症部位を刺激しないため
- 消化が良い:胃腸への負担を減らすため
具体的な食材の例:
- 主食:白粥、うどん、そうめん、よく煮込んだご飯
- たんぱく質:白身魚、鶏肉(皮を取り除く)、卵、絹ごし豆腐
- 野菜:やわらかく煮た野菜(人参・かぼちゃ・大根など)
- 果物:すりおろしリンゴ、バナナ
控えたい食材:脂っこいもの・刺激物・食物繊維の多いもの
逆に、活動期には控えたほうがよいとされる食品:
- 揚げ物、脂身の多い肉
- 香辛料の強いもの(カレー、キムチ、唐辛子料理)
- 食物繊維の多い生野菜(ごぼう、れんこんなど)、海藻類
- アルコール、カフェインの強い飲料
- 炭酸飲料、冷たい飲み物
ただし、これらは「絶対に食べてはいけないリスト」ではなく、**「症状が強いときは控えたほうが楽になる可能性がある食品」**と理解してください。個人差が大きいため、自分の体調に合わせて調整することが何より大切です。
寛解期の食事──「食べていいもの」と「自分の体と相談すること」

寛解期には厳しい食事制限は不要
ここが最も重要なポイントです。寛解期には、原則として厳しい食事制限は必要ありません。
IBD診療ガイドライン2020のBQ 1-18には、「UCではCDと異なり、食事療法や在宅栄養療法の有効性に関するエビデンスは存在しない」と明記されています(参考4)。また「多くの患者は寛解期にあっても自主的に食事制限を行い、乳製品などを回避する傾向がみられる」が、「その再燃予防効果は明らかではなく、逆にカルシウムなどの欠乏が指摘されている」とも記されています(参考4)。
つまり、寛解期に「あれもダメ、これもダメ」と過剰に制限することは、QOLを下げるだけでなく、栄養バランスを崩すリスクもあります。
バランスの良い食事を基本に
寛解期の食事の基本は、**「健康な人と同じく、バランスの良い食事」**です。具体的には:
- 主食・主菜・副菜を揃える
- たんぱく質をしっかり摂る
- 野菜・果物を適量摂る
- よく噛んでゆっくり食べる
- 暴飲暴食を避ける
特別な「UC食」のようなものはなく、健康な人にも勧められる基本的な食習慣が、そのまま寛解維持にも役立ちます。
ただし「自分が悪化する食材」は人によって異なる
寛解期でも、「これを食べると症状がぶり返す」という食材がある方はいます。これは医学的論理として理にかなった現象です(腸内環境の個人差、食物アレルギー、食物不耐症など)。
そういう食材がある場合は、無理に食べる必要はありません。逆に、特定の食材を食べても問題ないなら、過度に避ける必要もありません。**「自分の体が出すサインに耳を傾けながら、無理なく続けられる食事スタイル」**を見つけていくのが、長く付き合っていく病気との上手な向き合い方です。
アルコールとの付き合い方

患者さんから最もよく聞かれる質問の一つが「お酒は飲んでいいですか?」です。
ガイドラインに「飲酒禁止」の明記はない
日本消化器病学会のIBD診療ガイドライン2020のBQ 1-18には、飲酒に関する具体的な制限規定は記載されていません(参考4)。令和7年度改訂版の治療指針においても、潰瘍性大腸炎の患者に対する画一的な飲酒禁止規定は示されていません。つまり、絶対禁酒というルールは公的な指針には存在しないのです。
ただし個人差が大きく、症状を悪化させる人もいる
一方で、アルコールが腸を刺激し、UC症状を悪化させる可能性は医学的論理として考えられます(アルコールの腸管刺激作用、腸内環境への影響など)。実際の臨床現場でも、「飲酒後にお腹の調子が悪くなる」という患者さんは少なくありません。
逆に、寛解期に適度な飲酒を楽しんでも特に問題ない方も多くいらっしゃいます。飲酒の可否は、病期と個人差で大きく変わるのです。
飲み会・社交場面での実践的なコツ
消化器内科医として、飲み会や社交場面でのコツをお伝えします。
- 活動期は控える:症状があるときは無理に参加せず、参加しても飲酒は避ける
- 寛解期でも適量を:少量から試して、自分の限界を知る
- 空腹で飲まない:先に消化の良いものを食べておく
- 冷たい飲み物より常温・温かいものを:腸への刺激を減らす
- 翌日の予定に余裕を持つ:体調が崩れても対応できるように
- 主治医に相談する:飲酒の可否を一度きちんと相談しておく
「お酒を飲むかどうか」より、「自分の体調を観察しながら無理なく付き合う」ことが、長い目で見て最も大切です。
よく聞かれる食材Q&A

Q1. ヨーグルトは食べていい?
寛解期であれば、基本的に問題ないと考えられます。乳製品が合わない方(乳糖不耐症の方など)は注意してください。活動期は、お腹の調子を見ながら判断してください。
Q2. カレーは大丈夫?
活動期は香辛料が強いため控えたほうが楽です。寛解期であれば、辛さを抑えたものを少量から試すという考え方もあります。「カレーを食べると必ず悪化する」という方は無理に食べる必要はありません。
Q3. コーヒー・お茶は?
カフェインの強い飲料は活動期には控えたほうが望ましいでしょう。寛解期は、自分の体調と相談しながら適量を楽しんでください。
Q4. 外食でのコツは?
寛解期の外食は、基本的に楽しんで大丈夫です。コツは以下の通りです。
- 油の少ないメニューを選ぶ(和食、定食系がおすすめ)
- 香辛料の強いメニューは活動期には避ける
- アルコールは控えめに
- 体調が悪い日は無理せず、家での食事に切り替える
食事より重要なこと──消化器内科医が伝えたい3つのポイント
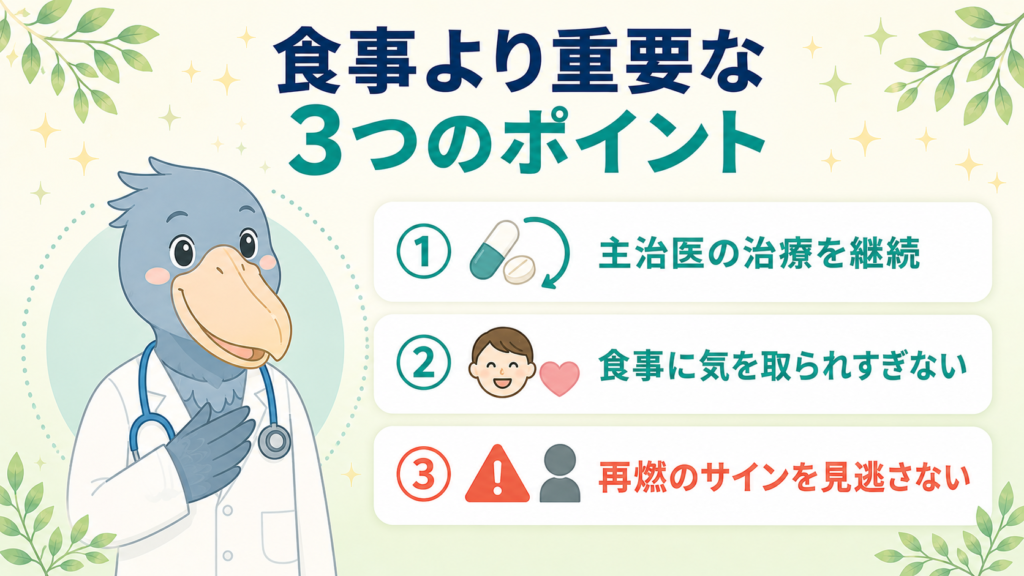
ここまで食事の話をしてきましたが、最後に**「食事よりもっと大切なこと」**を3つお伝えします。
ポイント1:主治医の治療を継続する(薬物療法が主役)
繰り返しになりますが、潰瘍性大腸炎の治療の中心は薬物療法です(参考3)。「症状が落ち着いたから」と自己判断で薬をやめてしまうと、再燃のリスクが高まります。 寛解維持療法は長期にわたって続けるのが原則です(参考3)。食事に気を配るより、まずは主治医の治療を続けることが何より重要です。
ポイント2:食事に気を取られすぎない(QOLを保つ)
「あれもダメ、これもダメ」と食事を制限しすぎると、QOL(生活の質)が大きく下がります。潰瘍性大腸炎は長く付き合っていく病気だからこそ、過度な制限で日々のストレスを増やすのは得策ではありません。
ガイドラインが「特に寛解期においては安易に不必要な食事制限を行って、栄養維持を妨げたり、QOLを損なったりすべきでない」と明記しているのも、こうした観点からです(参考4)。
ポイント3:「再燃のサイン」を見逃さない
食事の工夫より、もっと早く気づくべきは再燃のサインです。以下のような症状が出てきたら、すぐに主治医に相談してください(医師の臨床的見解、根拠:参考1)。
- 血便、粘血便が再び出始めた
- 排便回数が増えてきた(下痢が増えた)
- 腹痛が強くなった
- 発熱、体重減少が見られる
これらは活動期の代表的な症状です(参考1)。早期に対応することで、重症化を防げる可能性が高くなります。
まとめ:食事と上手に付き合いながら、自分らしい生活を

最後に、この記事の要点を整理します。
- 潰瘍性大腸炎には**「絶対NGリスト」は存在しない**(参考4)
- 活動期は低脂肪・低残渣・消化が良いものを意識
- 寛解期は厳しい制限不要、バランスの良い食事を基本に
- アルコールにガイドライン上の禁止規定はないが、個人差で対応を変える
- 食事より重要なのは薬物療法の継続(参考3)
- 「あれもダメ、これもダメ」より、「自分の体と相談する」姿勢が長く付き合うコツ
潰瘍性大腸炎は、適切な治療を続けながら食事とも上手に付き合えば、健康な方と変わらない日常生活を送ることが可能な病気です。
食事を「敵」と捉えるのではなく、「自分の体と対話するきっかけ」と捉えて、無理なく続けられるスタイルを見つけていきましょう。
参考文献
- 難病情報センター「潰瘍性大腸炎(指定難病97)」(医療従事者向け、令和6年4月1日改訂) https://www.nanbyou.or.jp/entry/218
- 難病情報センター「潰瘍性大腸炎(指定難病97)」(一般利用者向け) https://www.nanbyou.or.jp/entry/62
- 「令和7年度改訂版 潰瘍性大腸炎・クローン病 診断基準・治療指針」 厚生労働科学研究費補助金 難治性疾患政策研究事業「難治性炎症性腸管障害に関する調査研究」(久松班)令和7年度分担研究報告書(令和8年3月) http://www.ibdjapan.org/pdf/doc15.pdf
- 日本消化器病学会「炎症性腸疾患(IBD)診療ガイドライン2020 改訂第2版」 https://www.jsge.or.jp/committees/guideline/guideline/ibd.html
- 東邦大学プレスリリース「潰瘍性大腸炎とクローン病の有病者数が8年間で1.4倍に増加」(2025年9月19日、東邦大学・杏林大学・大阪公立大学共同研究) https://www.toho-u.ac.jp/press/2025_index/20250919-1540.html
本記事は2026年5月時点で実在し公開されている上記の公的機関・学会の資料に基づいて執筆しています。医学的な解釈・推論にあたる箇所は、その旨を本文中に明示しています。
本記事は一般的な情報提供を目的としたものであり、個別の症状や治療方針の決定は、必ず主治医の判断に従ってください。







コメント