「除菌したから、もう胃がんは大丈夫」と思っていませんか?

外来で胃カメラのお話をしていると、こんな声をときどき聞きます。
「ピロリ菌、若いころに除菌しました。だからもう胃がんの心配はないですよね?」
とても自然な感覚だと思います。テレビや雑誌でも「ピロリ菌は胃がんの原因」「除菌で胃がんを防げる」というメッセージがくり返し伝えられてきました。実際、ピロリ菌の除菌は胃がんを減らすうえで非常に大きな意味を持ちます。
ただ、ここで一つだけ知っておいていただきたい事実があります。
「除菌をすればリスクは下がる。けれど、ゼロにはならない」
今日はこの少し悩ましいテーマと、最近発表された「これからの胃がん検診」を変えるかもしれない研究のお話をしたいと思います。
まず押さえておきたい3つの基本

1. ピロリ菌除菌は2013年から保険適用に
国立がん研究センターの発表によると、日本では2013年にピロリ菌除菌が保険適用となって以降、これまでに1,000万人を超える人が除菌治療を受けたと計算されています(出典:国立がん研究センター 2025年4月16日発表)。
「胃の調子がずっと悪いんだよね」というご家族・ご友人が、健診をきっかけに除菌を受けた、というケースは身近にもあるのではないでしょうか。
2. 除菌しても胃がんは年率0.5〜1.2%程度発生する
ここがとても大事なところです。
同じ国立がん研究センターの発表では、除菌後も年率0.5〜1.2%程度の胃がんが発生すると報告されています(出典は同上)。
100人除菌した方を1年見守ると、そのうち1人弱に胃がんが見つかる、というイメージです。決して多くはありませんが、決して「ゼロ」とも言えない数字です。
3. だから「除菌後も2年に1回の胃がん検診」が推奨されている
国立がん研究センター「がん情報サービス」の胃がん検診の解説ページでは、対策型の胃がん検診について次のように案内されています(出典:国立がん研究センター がん情報サービス)。
- 50歳から、2年に1度定期的に受診する
- 検査は胃部X線検査(バリウム)または胃内視鏡検査(胃カメラ)のどちらかを選択する
- 自覚症状がないうちに受けることが大事
つまり、「除菌したからもう検査は卒業」ではなく、「除菌したからこそ、2年に1回はきちんと胃の中を見る」というのが、現時点での標準的な考え方なのです。
ここで2025年の新しいニュース ― 国立がん研究センターの研究
ここまでは現在の標準のお話。ここから先は、「これからの検診」を変えるかもしれない研究の話です。
2025年4月16日、国立がん研究センターと星薬科大学などの研究チームから、こんな発表がありました。
「ピロリ菌除菌者での初発胃がんリスク診断に成功 ― 胃の細胞に溜まったエピゲノム異常で正確にリスク判定できることを確認」
成果は国際学術誌「Gut」に掲載されています。
少し難しそうな見出しですが、ポイントを噛みくだいてみましょう。
何を調べた研究?
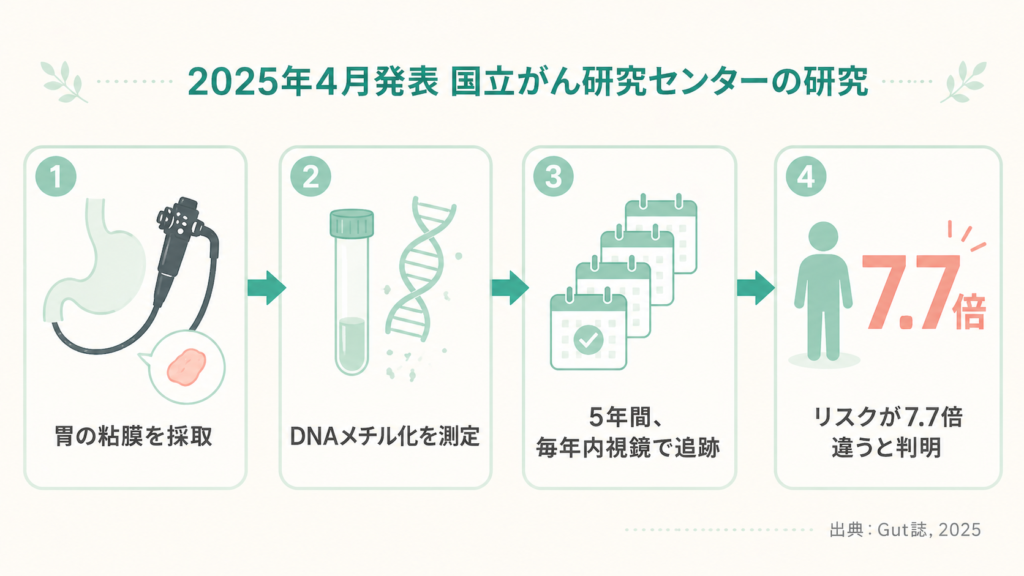
研究チームは、ピロリ菌の除菌をすでに受けた、見た目は健康な方を対象に、こんなことを調べました。
- 胃カメラのときに、胃の粘膜から少しだけ組織を採取
- その組織にどれくらい「DNAメチル化異常」(=エピゲノム異常)が溜まっているかを測定
- その後、毎年内視鏡で5年間追跡して、誰に胃がんが発生するかを観察
参加された方は1,757名、うち1,624名が1回以上の追跡を受けてくださり、結果として27名に胃がんが発生したとのことです(出典は前掲のプレスリリース)。
何がわかったの?
ここがいちばん面白いところです。
「DNAメチル化異常がたくさん溜まっている人ほど、その後に胃がんが見つかりやすかった」
具体的には、メチル化レベルが最も高い1/4のグループは、最も低い1/4のグループにくらべて、初発胃がん発生リスクが7.7倍高かったと報告されています(出典:同上)。
さらに、特定の遺伝子(RIMS1という遺伝子)のメチル化レベルが25.7%を超えると、1年あたりの胃がん発生がぐっと増える ― つまり「超高リスク群」を見分けられる、ということもわかりました(出典:同上)。
「DNAメチル化って何?」をやさしく言うと
ここは少し専門的なので、やさしい例えで説明させてください。
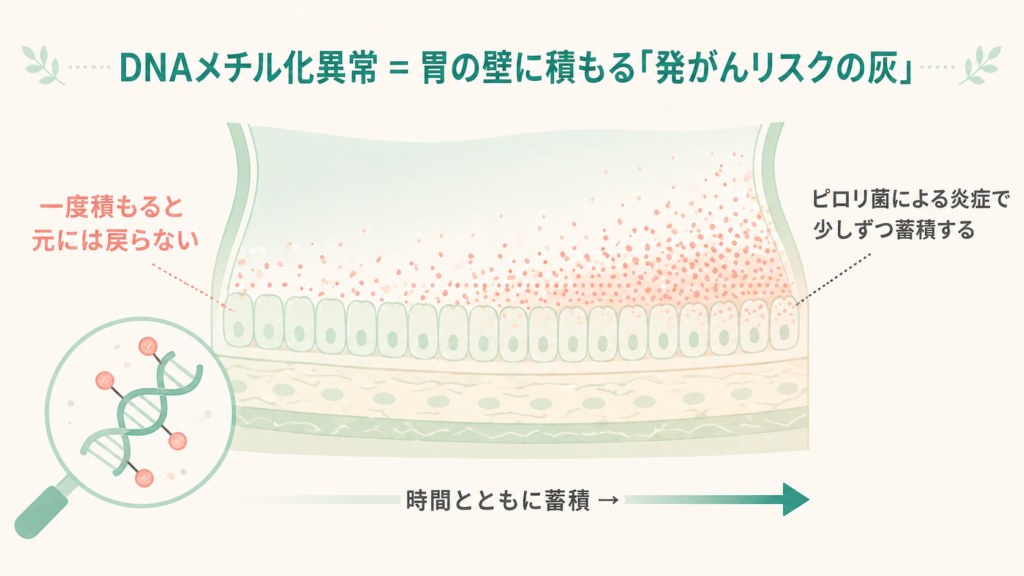
DNAメチル化というのは、ざっくり言うと**「遺伝子のスイッチのオン・オフを決める仕組み」です。普通は体にとって必要な仕組みなのですが、ピロリ菌などによる慢性的な炎症が続くと、このスイッチが異常な状態のまま固定**されてしまうことがあります。
国立がん研究センターのプレスリリースでは、
- DNAメチル化異常は一度起こると元に戻らないこと
- がん抑制遺伝子のはたらきを止めてしまうこと
- 正常に見える組織の中にも少しずつ蓄積していくこと
が解説されています(出典:同上)。
イメージとしては、**「胃の壁にうっすら積もる『発がんリスクの灰』のようなもの」**と思っていただくとわかりやすいかもしれません。除菌をしても、この「灰」はすぐには消えません。だからこそ、除菌後にも胃がんが出てくることがあるわけです。
そして今回の研究は、この「灰」の積もり具合を測ることで、「これから胃がんになりやすい人」を前もって見分けられることを示した、ということなのです。
これから検診はどう変わる?
ここから先は、現時点では確定した未来ではなく、研究者が「期待される」と述べている展望です。
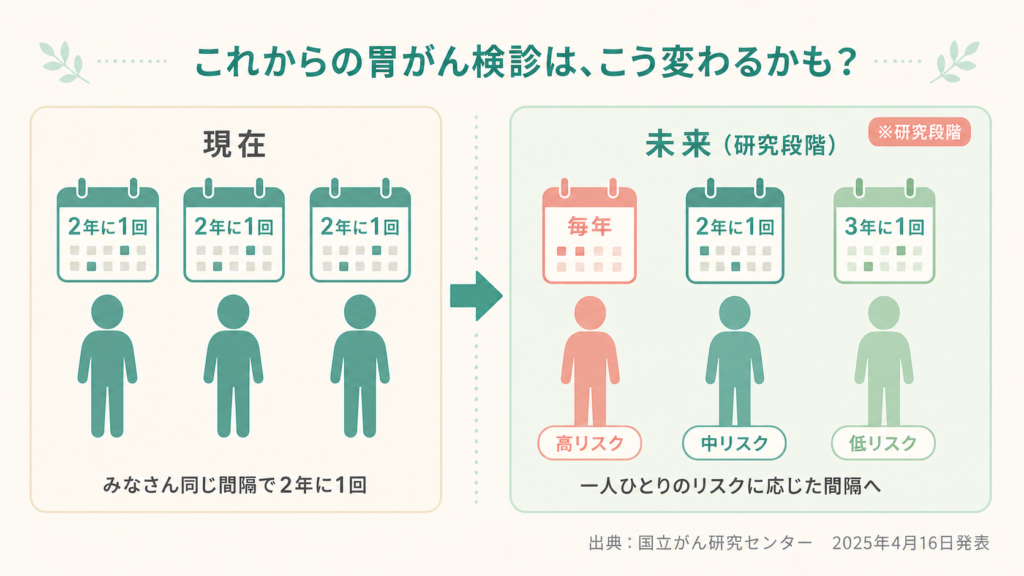
国立がん研究センターのプレスリリースでは、今後への期待として次のような内容が挙げられています(出典:同上)。
- 超高リスクな方は、**検査間隔を短くする(例えば毎年)**ことで、胃がんを内視鏡で治せるうちに見つけやすくなる
- 反対に、リスクの低い方は、検査の間隔を延ばすことができるかもしれない
- 結果として、患者さんの心配と検診費用の両方を減らせる可能性がある
そして、研究結果を実際の医療現場に届けるために、シスメックス株式会社と社会実装の検討を開始していることも明記されています(出典:同上)。
ですから、今すぐ近所のクリニックで「メチル化検査をお願いします」と言える段階ではありません。現時点ではあくまで研究段階の話で、保険診療として広く使えるものではない、という点だけは正確にお伝えしておきます。
では、今日の私たちにできることは?
最先端の研究も大切ですが、いま私たち自身ができることもはっきりしています。
ふだん診療していて感じるのは、「除菌した直後はマメに通っていたのに、数年たつと足が遠のいてしまう」というパターンが本当に多いということです。気持ちはよくわかります。症状もありませんし、忙しい日々の中で、胃カメラのために半日空けるのは負担ですよね。
それでも、除菌後の方にはぜひ覚えておいていただきたいことがあります。
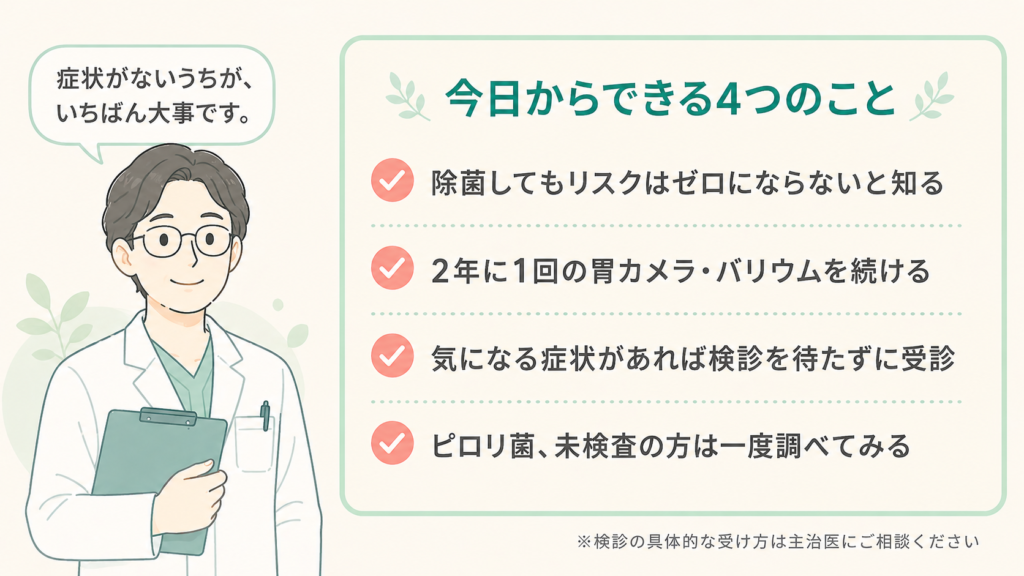
- 除菌してもリスクはゼロにはならない(年率0.5〜1.2%程度の胃がん発生)
- だから2年に1回(主治医の判断によってはもっと短い間隔で)の胃カメラ・胃部X線検査を続ける
- 痛み・つかえ・食欲不振など気になる症状があれば、検診を待たずに受診する
- 「ピロリ菌、検査したことがない」という方は、まず一度調べてみる
国立がん研究センターは胃がんの予防法のひとつとして、**「ピロリ菌感染の有無を知り、感染している場合は除菌を検討すること」**を提言しています(出典:国立がん研究センター がん情報サービス 胃がん検診について)。
まとめ ― 「症状がないうちに、胃を守る」

少しだけ振り返ってみましょう。
- ピロリ菌の除菌は、胃がんを防ぐうえでとても大切な一歩
- でも除菌してもリスクはゼロにはならず、**年率0.5〜1.2%**程度で胃がんが発生する
- だから今は2年に1回の胃がん検診が推奨されている
- 2025年、国立がん研究センターから**「DNAメチル化異常で個人ごとのリスクを精密に見分けられる」**という前向き研究の成果が発表された
- 将来的には、一人ひとりに合わせた胃がん検診が実現するかもしれない(まだ研究段階)
胃がんは、早く見つけて早く治療すれば、内視鏡だけで治せることも少なくないがんです。だからこそ「症状がないうち」に動くことに、本当に大きな意味があります。
「もう除菌したから大丈夫」ではなく、「除菌したから、2年に1度はきちんと見ておこう」 ― そんなふうに気持ちを切り替えていただけたら、消化器内科医としてとても嬉しく思います。
参考にした情報源(2026年4月25日時点でアクセス確認済み)
- 国立がん研究センター「ピロリ菌除菌者での初発胃がんリスク診断に成功」(2025年4月16日) https://www.ncc.go.jp/jp/information/researchtopics/2025/0416/index.html
- 国立がん研究センター がん情報サービス「胃がん検診について」(2024年9月20日更新) https://ganjoho.jp/public/pre_scr/screening/stomach.html
- 元論文:Yamada H, Abe S, et al. “Precision risk stratification of primary gastric cancer after eradication of H. pylori by a DNA methylation marker: a multicenter prospective study.” Gut, 2025. https://gut.bmj.com/content/early/2025/03/27/gutjnl-2025-335039
※本記事の医学的な数値・記載は、上記公的機関のプレスリリースおよび解説ページに基づいています。診断・治療方針については個人差がありますので、具体的な検診の受け方については主治医にご相談ください。







コメント