食道がんは、食道と呼ばれる食物を胃に運ぶ管の内部の細胞ががん化することで発生します。この記事では食道がんの初期症状や治療方法、生存率などについて詳しく解説します。
食道がんの疫学
疫学(えきがく)とは病気の発生率や患者の特性、リスク要因などを研究する学問分野です。この記事では食道がんの疫学に関する最新の情報や日本における状況について詳しく解説します。
食道がんの発生率
診断される患者数は(2019年)男女合計で 約2万6000人(2019年)、人口10万人あたりの罹患率は20.9 人です。
死亡数は男女合計で約1万1000人(2020年) 、人口10万人あたりの死亡率は8.9 人です。
罹患率および死亡率ともに、男性は女性の5倍です。
食道がんは、男性に多く見られるがんの一つであり、特に50歳以上の男性に多く発症します。
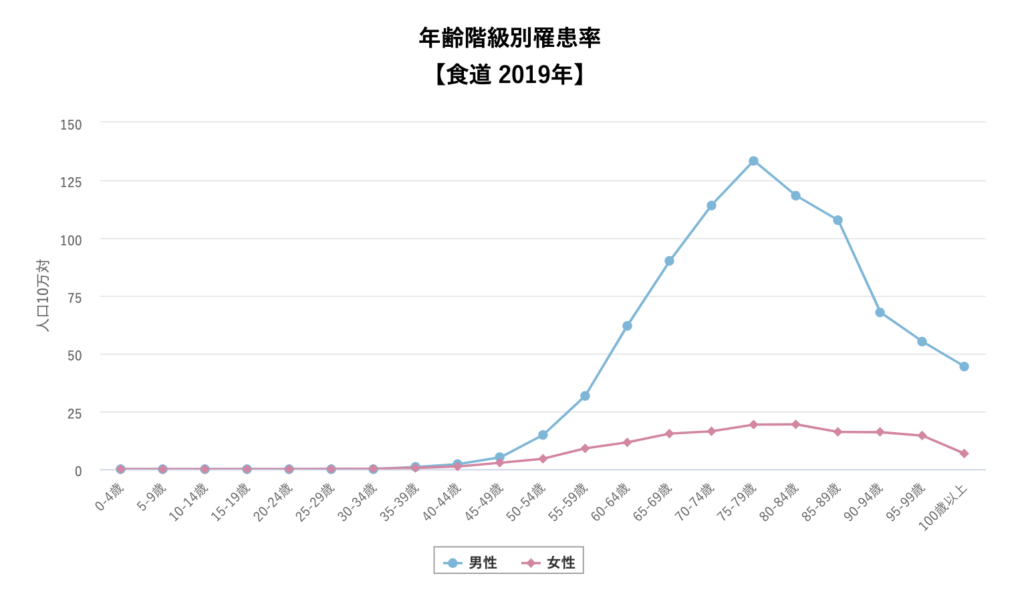
(がん情報サービスより)
過去数十年で日本における食道がんの罹患率は増加傾向、死亡率は減少傾向です。
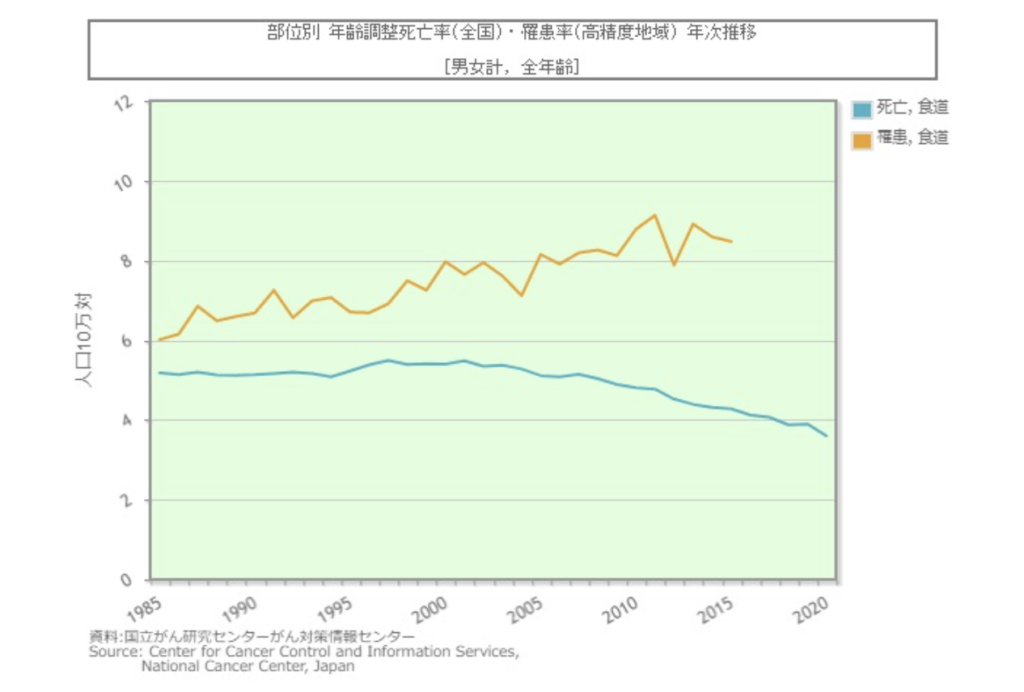
(がん情報サービスより)
食道がんのリスク要因
食道がんの主なリスク要因には、喫煙、過度なアルコール摂取、食事の偏りなどが挙げられます。また、胃酸逆流やバレット食道といった疾患も、食道がんのリスクを高めるとされています。
食道がんの地域差
食道がんの発症率は、地域によっても異なります。アジアやアフリカの一部地域では、食道がんの発症率が特に高いとされています。
食道がんの初期症状
食道がんは、食道の内部の細胞が異常に増殖することで発生するがんの一つです。初期の段階では症状が出にくいため、早期発見が難しいとされています。しかし以下のような初期の症状に注意することで、早期に発見することが可能です。
嚥下困難
食道がんの最も一般的な初期症状の一つは、食物や水を飲む際の嚥下困難(飲み込みにくさ)です。初めは固形物を飲み込む際に軽い違和感を感じる程度ですが、進行すると液体すら飲み込むのが難しくなることがあります。
胸や喉の痛み
食道がんが進行すると、胸や喉の部分に痛みや違和感を感じることがあります。特に食物を飲み込む際に痛みを伴う場合は、注意が必要です。
声のかすれや咳
食道がんが進行し、喉の近くに腫瘍が形成されると、声のかすれや持続的な咳が出ることがあります。
体重の減少
食道がんの進行により、食事の摂取が困難になることで、体重が減少することがあります。
食道がんの検査
食道がんの診断にはいくつかの検査方法があります。以下に主な検査方法を詳しく説明します。
食道内視鏡検査
食道内視鏡検査は、内視鏡を使用して消化管の内腔を観察する検査です。がんの場所や大きさ、深達度などを確認することができます。
上部消化管造影検査
この検査では、バリウムを飲み、X線で撮影してがんの場所や大きさ、食道の狭さなどを確認します。
CT/MRI検査
CT検査は、造影剤を使ったX線による画像検査であり、MRI検査は、磁気を使った画像検査です。これらの検査は、腫瘍の大きさや広がり、リンパ節や肺、肝臓などの転移を調べるために行われます。
PET検査
PET検査は、がん細胞に取り込まれる造影剤を使って、がんの広がりを調べる検査です。リンパ節や遠隔転移、再発や治療効果を調べるために行われることがあります。
腫瘍マーカー
食道がんの腫瘍マーカーには、「SCC」と「CEA」の2つが代表的です。SCCは扁平上皮がんに関連したマーカーで、CEAは腺がんに関連したマーカーです。
なお全ての腫瘍マーカーに言えることですが、腫瘍マーカーが基準値を超えているからと言って必ずしもがんがあるとは限らず、逆に基準値範囲内だとしてもがんが無いことにはなりません。腫瘍マーカーはがんの存在の肯定や否定のために使うのではなく、すでに病理学的にがんの存在が確定している人に対して、再発の早期発見に使うのが正しい使い方です。
食道がんの診断や治療方針を決定するためには、これらの検査が必要です。患者の症状や状態に応じて、適切な検査が選択されます。
食道がんのステージ
食道がんは腫瘍の根の深さ、リンパ節転移の部位と数、遠隔転移の有無により、いくつかのステージに分けられます。それぞれのステージには特定の特徴や治療方法があります。以下に食道がんのステージとその特徴について詳しく説明します。
ステージ0・Iの治療
この段階ではがんは食道の粘膜内に留まっています。内視鏡的切除が標準治療として推奨されています。病変の範囲が5cm以上と広い場合や、内視鏡的切除後に食道が狭窄する可能性が高い場合は、手術や化学放射線治療を検討することもあります。
ステージII・IIIの治療
この段階ではがんは食道の深い部分や周囲のリンパ節に広がっています。手術や化学放射線治療が主な治療方法となります。
ステージIVの治療
ステージIVAではがんは切除不能となりますが、病変が局所に留まっているため、化学放射線治療が行われます。一方、ステージIVBではがんが全身に進行しているため、化学療法が標準治療となります。
食道がんの治療方法
治療方法はがんのステージや位置、患者の健康状態などによって異なります。以下に主な治療方法を詳しく解説します。
1. 内視鏡的治療
- 内視鏡的粘膜切除術(EMR):
表層に限られた小さながんの場合、内視鏡による切除が可能です。この方法は体への負担が少なく、回復が早いのが特徴です。 - 内視鏡的粘膜下層剥離術(ESD):
より広範囲の表層に限られたがんを一度に切除することができる治療法です。大きな病変も一度に切除できるため、病理検査での診断がより正確になります。
2. 手術
がんの位置や大きさ、ステージによって、手術の方法や範囲が異なります。手術は、がんを完全に取り除くための方法として行われます。
3. 化学療法
食道がんの治療に使用される抗がん剤として、フルオロウラシル(5-FU)、シスプラチン、パクリタキセルなどが用いられています。近年では、免疫チェックポイント阻害薬も使用されており、治療の幅が広がっています。
4. 放射線治療
放射線を用いてがん細胞を破壊する治療法です。化学療法と併用されることもあります。
まとめ
食道がんも早期に発見できれば内視鏡で完治できます。
特に飲酒や喫煙の習慣のある人は、経鼻内視鏡で良いので毎年健診胃カメラを受けましょう!
最後までお読みいただきありがとうございました!

コメント